- 双胎输血综合征

双胎输血综合征
病因
双胎输血综合征绝大多数都发生在双羊膜囊单绒毛膜双胎(MCT),MCT胎盘存在表层以及深层血管吻合,有四种血管连接方式:毛细血管的表浅吻合;大血管间的动脉吻合;大血管间的静脉吻合;绒毛毛细血管吻合。前三种为表浅的血管吻合,表浅的吻合指胎盘胎儿面表层的较大血管的吻合,大多数是动脉-动脉的直接吻合,少数是静脉-静脉的直接吻合。胎盘深部动静脉吻合引起血循环的不平衡是导致双胎输血综合征的原因。
在正常的情况下,两胎间胎盘的血流交换是平衡的,胎盘浅表血管吻合为双向血流,因此维持两胎的血流动力学平衡。深层的吻合是处在两个胎儿所属胎盘相邻的一个或多个胎盘小叶中,在这些胎盘小叶中两个胎盘的动、静脉吻合其血液流向的分布是对等的,结果是单位时间内从甲胎儿流向乙胎儿的血流量相当于乙胎儿流至甲胎儿的血流量,所以胎儿发育的速度也相差不多。
并发症
1、脑损害是该病存活儿常见的并发症,原因不明,可能当一胎宫内死亡后,另一胎可向死亡胎儿扩张的血管急性出血,造成低血压和脑缺血;
2、脑损害在该病存活儿的发生率高达18%,可能造成患儿残疾或智力发育障碍。
临床表现
1、羊水过多
正常妊娠时的羊水量随孕周增加而增多,最后2~4周开始逐渐减少,妊娠足月时羊水量为1000ml(800~1200ml)。凡在妊娠任何时期内羊水量超过2000ml者,称为羊水过多。最高可达20000ml。多数孕妇羊水增多较慢,并在较长时期内形成,称为慢性羊水过多;少数孕妇在数日内羊水急剧增加,称为急性羊水过多。
2、双胎静脉吻合
双胎分单卵双胎及双卵双胎两种。而单卵双胎又分为双羊膜囊双绒毛膜双胎、双羊膜囊单绒毛膜双胎及单羊膜囊单绒毛膜双胎。血液循环相通,包括动脉—动脉、静脉—静脉、动脉—静脉吻合三种。血管的吻合可分为浅表及深层两种。浅表的吻合指胎盘胎儿面表层的较大血管的吻合,大多数是动脉—动脉的直接吻合,少数是静脉—静脉的直接吻合。在少数单绒毛膜双胎胎盘的胎儿面表面,两种吻合都存在。深层的吻合是处在两个胎儿所属胎盘相邻的一个或多个胎盘小叶中,虽然它有多种通过毛细血管的吻合方式,并没有直接的动、静脉吻合。但是其血液是从一个胎儿流向另一个胎儿,Schaty(1900)称之为“第三种循环”。双胎静脉吻合是双胎输血综合征的一种表现。双胎输血综合征是指单合子单绒毛膜双羊膜囊双胎,在官腔内一胎儿(供血儿)通过胎盘不平衡的血管吻合网将血液输送给另一胎儿(受血儿)而引起的一系列病理生理改变和临床症状,是双胎妊娠或多胎妊娠的严重并发症。该病可分为急性和慢性两种,通常所说的都是指慢性。此病在单绒毛膜双胎中的发病率为10%~15%,预后较差。
3、纸样胎儿
纸样胎儿是指双胎或多胎妊娠中,因胎儿生长受限,早期死亡被其他胎儿压成薄片的胎儿,这种纸样胎儿多发生在双胎输血综合征。
4、胎儿水肿
水肿胎发生率为1/(1400~4000)妊娠,有两种类型,即免疫性和非免疫性。母儿血型不合是引起免疫性胎儿水肿的主要原因,近年已少见。非免疫性水肿胎病因较复杂,包括严重贫血(如Bart's水肿胎)、心血管畸形、染色体异常、宫内感染等。地中海贫血(地贫)是东南亚常见的单基因遗传。
诊断
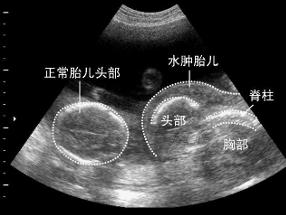 B超扫描图.近20年来,B超可对双胎输血综合征在产前作出诊断。
B超扫描图.近20年来,B超可对双胎输血综合征在产前作出诊断。
产前诊断
1、单卵双胎的确定:双胎输血综合征一般均为单绒毛膜双胎,因此以B超确定其为单绒毛膜双胎为诊断的重要条件。Barss等曾以在B超下所见为:(1)单个胎盘;(2)同性别胎儿;(3)胎儿间有头发样细的纵隔,确定其为单绒毛膜双胎,获得较高的诊断正确率。性别相异则可排除双胎输血综合征诊断。Nores等报道在37例TTTs中,33例为女性,男女性别之比为1∶9。她引用James等384例单绒毛膜双胎中74%为女性,另外96例联体双胎中74例为女性,有关双胎输血综合征中女性占优势的问题尚待观察。
2、胎儿体重的差异及胎儿表现:目前,用B超对胎儿作体重估计的各项参数中,若以单项计则以腹围最准确,不少学者认为腹围相差20 mm,则体重相差在20%上下。Blickstein等发现胎儿腹围相差≥18 mm,则体重相差将>15%。另外,双胎中一个胎儿的发育迟缓,又因羊水过少而少动,呈僵化(stuck)状态,也是双胎输血综合征中一种特有的状态,Brown等通过B超在证实10例孕妇中6个胎儿有以上表现。
3、羊水多少的差异:羊水过多及羊水过少的存在是双胎输血综合征的重要诊断条件之一。Chescheir等在7例双胎输血综合征中6例B超发现有羊水过多或羊水过少。Achirhon等发现在孕18~22周时若作系列的B超检查,则胎儿膀胱经常处于充盈状态提示有羊水过多的可能。Rosen等比较了双胎输血综合征胎儿的排尿量,3例疑为双胎输血综合征者,B超检查发现小胎儿排尿量几乎为零,而大胎儿排尿量均在第百分之95分位上。
4、脐带和胎盘的差异:B超中可见受血者的脐带粗于供血者,有时受血者脐带伴有单脐动脉。Strong研究了双胎输血综合征脐带旋转圈数,在一定的长度内,受血儿的旋转圈数为供血者的两倍,除了诊断之外,作者还认为此亦可能是双胎输血综合征病理基础之一。
对胎盘用彩色多普勒超声显像观察可能有助于确定双胎输血综合征的胎盘血管的交通支。Hecher等曾对18例双胎输血综合征(其中两例合并无心畸形)作彩超检查,结果发现6例胎盘的中间胎膜附着处可见供血者的血流传向受血儿,其中一例合并无心畸形者,血液从正常胎儿流向无心畸形,在激光治疗后,此现象消失,因此,Hecher认为这是一个重要的诊断方法。
5、两个胎儿内脏的差异:Zosmer等通过观察认为双胎输血综合征中大多数受血儿可能发生心功能紊乱,从对5例双胎输血综合征在孕25周前合并羊水过多的受血儿在彩色多普勒B超中发现轻至重度的肺动脉瓣狭窄或致死性心脏病变。Lachapalle等在产后证实为双胎输血综合征的5例双胎中,孕期B超发现该5例的受血儿心室壁均增厚,而供血儿的左心室部缩短,其心排出量均明显增加,说明心肌处于过度活动状态,而两个胎儿的各项心脏参数的比较,特别是左心室部缩短可能有助于诊断。
Roberts等对14例双胎输血综合征的两个胎儿作了肝脏测量,发现受血儿及供血儿的肝脏大小均大于正常平均值,肝脏长度明显大于作为对照的双绒毛膜双胎胎儿,故对双胎输血综合征的诊断有一定价值。
目前因超声仪器的不断进步、预计对双胎输血综合征的受血儿及供血儿心脏及其他脏器将会提供更多的发现。
6、脐穿刺:Blickstein认为在B超引导下穿刺脐血管取得血样本对诊断双胎输血综合征有较大的帮助。首先,可以用血样证实其为单卵双胎;其次,可以了解两个胎儿之间的血红蛋白水平;第三,可以了解供血者贫血状态。Okamura曾对5例单绒毛膜双胎的两个胎儿在B超引导下抽取脐血,证实供血儿血红蛋白水平为9.2 g/dl,受血儿为15.4 g/dl,因该法有一定的损伤性,故实际操作上有一定困难,至今未见更多的文献报导。
产后诊断
1.胎盘:供血儿胎盘色泽苍白、水肿,呈萎缩貌,绒毛有水肿及血管收缩,因羊水过少羊膜上有羊膜结节。受血儿胎盘色泽红、充血,学者们对胎盘间的血管吻合作了很多研究,如注射染料、放射性血管造影等,但因其步骤复杂,且临床意义不大,本文不再赘述。
2.血红蛋白水平:一般双胎输血综合征的受血儿和供血儿的血红蛋白水平相差常在5 g/dl以上,甚至在27.6 g/dl比7.8 g/dl者,故目前以相差5 g/dl为诊断标准。但也有报告提到相差不足5 g/dl者,特别是在中期妊娠时有此现象,Saunders等报告4例中期妊娠时发生双胎输血综合征经脐带穿刺,受血儿与供血儿的血红蛋白水平相差均未超过2.7 g/dl。至于在供血儿死亡后短时间内,受血儿可出现贫血已于前文述及。
3.体重差异:两胎之间的体重差异的标准一般定为20%,但Blickstein等则认为以15%为宜。另外,在孕周较小时,体重差异小,个别供血儿体重大于受血儿。
治疗
双胎输血综合征的治疗是临床上的一大难题,尽管是采取积极的治疗,双胎输血综合征中围生儿病死率一直徘徊在40%-80%。通过产前超声监测和安胎剂的应用是主要的保守治疗方法,也同时用于配合其它侵入性治疗。
1、羊水减量(amnioreduction amniodrainage)
目前临床最实际最常用的方法,是最早应用于双胎输血综合征治疗的最有效的方法之一。
治疗方案:在B超引导下常用18号穿刺针,从羊水多的羊膜腔内抽取部分羊水,恢复两羊膜腔中羊水量比例的平衡。羊水减量可能是排出过多的羊水降低了胎膜早破和早产的危险,减轻了胎盘和脐带所受压力,改善了脐血流循环,因改变了羊膜腔内压力,导致血管内压力改变,使异常血流倒转,改变了胎儿生存环境。虽不能中断双胎之间的输血,但减量后,可使胎盘血管床的流体静脉压下降,改善脐带和子宫的血流。
羊水减量的疗效,取决于羊膜腔穿刺次数和羊水复长的速度,一般11 发生的周数越小,羊水穿刺后复长的越快,治疗效果也越差。同时存在着不利的一面,如存活儿可出现严重的并发症,早产、感染、胎盘早剥的发生率在20% ~35% ,其中包括严重的脑损害。羊水减量的手术并发症为8% ,次数越多机会越大。另外在治疗过程中,可辅以消炎痛口服3 mg/kg,每日4次,减少羊水的产生。
羊水减量后,可用超声心动图监测供血儿下腔静脉的波形来准确地预测受血儿心脏功能的改变。此方法的操作与所需要的器械相对于电凝治疗较简单,容易普及,但多次操作会使感染的机会增加。
2、羊膜造口
原理:在分隔膜上造口使两羊膜囊中的羊水流动达到平衡,从而改善胎盘循环。在提高围生期的生存率和降低神经系统疾病的发病率方面,羊膜造口术与羊水减量术没有显著差异。
对比羊水减量术,它只需一次操作,在严重的孕中期的双胎输血综合征患者中,局部麻醉情况下,在胎儿镜下激光电凝胎盘表面的交通血管加上受血胎儿的羊水减量,使之达到正常水平,能够取得非常好的疗效,因此联合应用以上方法可能会给双胎输血综合征的治疗带来较好的效果。
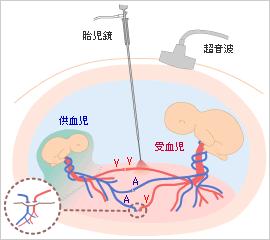 胎儿镜及激光阻断血管连接3、胎儿镜下激光凝固胎盘血管交通(fetoscopic laserocclusion of chorioangiopagous vessels,FLOC)
胎儿镜及激光阻断血管连接3、胎儿镜下激光凝固胎盘血管交通(fetoscopic laserocclusion of chorioangiopagous vessels,FLOC)
国外有相关成功案例,但由于设备、技术的限制,目前也只有欧美为数不多的几个医疗中心可以完成该手术。手术通常在全身麻醉或局部麻醉下进行,在B超介导下,胎儿镜经腹进人羊水过多的羊膜腔内,在直视下找到胎盘血管交通支,通过胎儿镜上的激光纤维选用适当的功率(30 60W)凝固这些血管,手术最后同时进行羊水减量。FLOC直接阻断胎儿问的交流血管是属于病因治疗,一般只需要1次。手术时机一般选择在l6~26周,如果病例选择适当,治疗效果良好。
4 、脐带结扎(umbilical-cord hgation)
有时患者就诊时已检测到其中一个胎儿严重衰竭,此时采用挽救双胎的治疗措施无济于事,病危儿极有可能胎死宫内,进而导致另一胎儿死亡或发生脑损害。结扎病危儿脐带可拯救另一胎儿生命并防止发生神经系统损伤。手术在B超和胎儿镜介导下完成。脐带结扎首次在人类妊娠采用两个切口进人宫腔(分别供胎儿镜和迷你结扎装置进人,腹部切口直径约1/10英寸)。
5、胎儿镜下选择性激光电凝治疗
在胎儿镜下激光烧灼胎盘血管吻合支以阻断血流,理论上能从根本上治疗此病,这是对各期都有效的方法,但需要专业的技术和足够的器械。到目前为止对于26周以前的双胎输血综合征,胎儿镜下选择性激光电凝胎盘的吻合血管是首选。激光电凝与连续性羊水减量相比,可以提高围生期的生存率,降低神经系统的发病率。虽然电凝的成功率较高,但还是会因找不到动-静脉吻合支而导致胎儿间的输血持续或反复发生。如果在缺失程度大于30%的情况下实行电凝则会增加危险度,所以电凝前应对脐动脉的缺失程度作出正确的评估。术后应监测有无胎儿死亡、复发、胎儿贫血或红细胞增多、感染等的出现,以便及时对病情作出评估,制定下一步治疗方案,这对于保障母儿的安全是非常重要的。
6、选择性灭胎
有专家建议以结扎脐带灭活一胎以保证另一胎存活,对灭胎方法的选择,Chitkara认为用心脏穿刺或填塞法较注射空气或药物的方法安全,以免影响另一胎儿。但是此类处理方法较少应用。
7、强心剂及心包穿刺放液的应用
当受血儿出现持续的心力衰竭时,给予双胎输血综合征者地高辛,结果使一发生心力衰竭的受血儿得到完全缓解,最后以剖宫产终止妊娠,两个胎儿均存活。除作放液外,并予以地高辛及心包穿刺放液术以及其它治疗。所以凡受血儿心脏增大,心力衰竭可用以上办法配合治疗。
预防护理
1、未经处理的双胎输血综合征的预后不佳,而且双胎输血综合征出现愈早,预后愈差。较早出现者,如不及时采取治疗,围产儿死亡率几乎是100%。在孕28周前诊断并进行处理,其围产儿死亡率仍在20%~45%,明显高于双羊膜囊双绒毛膜双胎。一般以28周为分界,小于28周的存活儿出生后28%死亡,而大于28周的存活儿仅6%死亡。故建议大于28周,立即终止妊娠,如小于28周,仔细权衡其他因素(胎儿体重、肺成熟度、父母态度)再作决定。
2、该疾病可以发生在妊娠的任何阶段,并且越早发现死亡率越高,程度越严重者死亡率越高。

-
成都东风日产阳光综合优惠1.3万 现车销售
2025-11-01 05:49:19 查看详情 -
成都日产天籁冠军版综合优惠5.5万 贵阳雪铁龙C3
2025-11-01 05:49:19 查看详情 -
新凯美瑞全系现金优惠6千 成都日产天籁冠军版综合优惠5.5万
2025-11-01 05:49:19 查看详情 -
重庆昂科拉GX优惠达4万元 成都东风日产阳光综合优惠1.3万
2025-11-01 05:49:19 查看详情 -
Mobileye再次成功上市 百公里综合油耗4.33L
2025-11-01 05:49:19 查看详情 -
成都东风日产阳光综合优惠1.3万 上海君威现车颜色充足
2025-11-01 05:49:19 查看详情 -
雪铁龙云逸怎么样 重庆雪铁龙C2综合优惠达1万元
2025-11-01 05:49:19 查看详情 -
成都雪铁龙C3 重庆雪铁龙C2综合优惠达1万元
2025-11-01 05:49:19 查看详情


 求购
求购



