- 先天性视网膜劈裂症

先天性视网膜劈裂症
流行病学
先天发病多见于男性儿童,女性罕见,常为双侧发病。主要为性连锁隐性遗传。黄斑型的先天性视网膜劈裂,也可能有常染色体隐性遗传。
病因
先天性视网膜劈裂症是X性染色体隐性遗传病,但也有报道常染色体隐性遗传,常染色体显性遗传及遗传方式不确定。母亲为携带者劈裂部位对称。
发病机制
先天性视网膜劈裂症发病机制仍不确知,有玻璃体异常学说、Müller细胞缺陷学说及视网膜血管异常学说。由于视网膜最内层先天异常,特别是附着于内界膜的Müller细胞内端存在某种遗传性缺陷或为玻璃体皮质异常视网膜受其牵引导致神经纤维层的分裂。这种牵引可能由于在正常发育眼球中玻璃体生长的不足,或在围生期玻璃体增厚与收缩。在胚胎期部分原发玻璃体与眼杯的内壁粘连,当原始玻璃体收缩时视网膜内层被牵引视网膜颞侧下部分在胚胎晚期才开始发育,并且颞侧周边的血管发育晚,分布也较少一旦视网膜内层受到牵引,则易在颞侧周边出现劈裂。[1]
症状
先天发病,多见于男性儿童,女性罕见。常在学龄期或学龄前期视力缺陷就诊而被发现。当患眼一侧弱视常有废用性外斜,双眼视力低下则易出现眼球震颤,偶尔有发生自发玻璃体积血者有先证者而做家族调查时才被发现。
1.视力改变 一般视力下降到0.2~0.4随年龄增长视力更下降,最后可降到0.1左右。在10岁左右单眼或双眼视力不良。先天性视网膜劈裂症无论发生于周边或黄斑部视力均有明显损害,半数以上小于0.3,黄斑部者视力更为不良。先天性视网膜劈裂症的患者绝大多数为男性。女性患者则双亲来自有先天性视网膜劈裂症患者的家系。
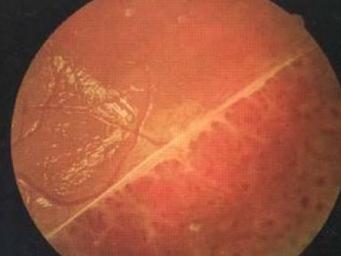 先天性视网膜劈裂症2.黄斑劈裂 劈裂症发生于黄斑部者称黄斑部视网膜劈裂(macular retinoschisis),导致黄斑异常。可见于所有患者而且可能是先天性视网膜劈裂症的眼底特点。发病早期仅黄斑中心凹反光消失,色素紊乱,呈星状色素脱落,特征性的改变是中心凹周围囊样隆起,或细小轮辐状外观,以中心窝为中心发展成放射状囊样皱褶,逐渐相互融合成炸面圈(doughnuts)状的视网膜内层劈裂(图1,2)。患者黄斑表现各异。小束状抬高或以中心凹为核心的微细的放射状皱襞或二者合并是最具特征性的表现(图3)。在某些患者视网膜广泛抬高,几乎占据整个后极部,为大血管弓所包绕。黄斑异常可能非常微小通过裂隙灯检查其表浅的放射性皱襞几乎不可见,使用红光缺失的光线有助于观察。在某些患者色素斑点可能是惟一改变,而在另一些患者,中心凹反射消失可能是惟一的黄斑异常。这些发现在周围无变化的老年患者中常被忽视被认为是与年龄相关的正常改变。
先天性视网膜劈裂症2.黄斑劈裂 劈裂症发生于黄斑部者称黄斑部视网膜劈裂(macular retinoschisis),导致黄斑异常。可见于所有患者而且可能是先天性视网膜劈裂症的眼底特点。发病早期仅黄斑中心凹反光消失,色素紊乱,呈星状色素脱落,特征性的改变是中心凹周围囊样隆起,或细小轮辐状外观,以中心窝为中心发展成放射状囊样皱褶,逐渐相互融合成炸面圈(doughnuts)状的视网膜内层劈裂(图1,2)。患者黄斑表现各异。小束状抬高或以中心凹为核心的微细的放射状皱襞或二者合并是最具特征性的表现(图3)。在某些患者视网膜广泛抬高,几乎占据整个后极部,为大血管弓所包绕。黄斑异常可能非常微小通过裂隙灯检查其表浅的放射性皱襞几乎不可见,使用红光缺失的光线有助于观察。在某些患者色素斑点可能是惟一改变,而在另一些患者,中心凹反射消失可能是惟一的黄斑异常。这些发现在周围无变化的老年患者中常被忽视被认为是与年龄相关的正常改变。
3.周边视网膜劈裂 检眼镜可见的外周劈裂发生率为71%~85%周边部的劈裂主要表现为2类:一类为扁平隆表面如花斑状,多发生在眼底上方,常见于较大的儿童或成年人,由于幼儿时期泡状视网膜劈裂自发退变所致。另一类为视网膜巨大囊泡,下方多见(图4),好发于4岁以下男孩,可波及上方,劈裂的前壁一般不超过锯齿缘(图5A,B),巨大囊泡的内壁可以是一个巨大裂孔黄斑区外最具有特征性的病变是伴有1个大卵圆孔或多个孔的视网膜内层球形抬高。许多劈裂的球形、低平的隆起,通常在赤道部明显,有时向后延伸甚至接近视盘(图7)。低平的隆起处血管颜色发暗,并可见血管在脉络膜上的投影。如果没有相应区域的视功能损害,表明在劈裂处尚有大部分完整的视神经纤维及突触。偶尔在一眼可见2个球形的劈裂症的分离区,病变前界很少扩展至锯齿缘,后界常凸起。而且在先天性视网膜劈裂症内层裂孔更大且较外层裂孔更易发生。先天性视网膜劈裂症裂孔发生在神经纤维层,视网膜的浅表层。视网膜劈裂的外层呈灰色样透明状。外层破孔比较少见,而且即使有也很小不易看到,常为圆形多靠近劈裂的后缘。如果同时发生内、外孔也可引起视网膜脱离(图6)
沿着视网膜劈裂的后缘边界,常见有白色或色素的分界线条。其产生的原因可能是沿劈裂后缘的RPE受牵拉刺激的反应。视网膜血管一般位于劈裂的内层上但也可看到血管从内层走向外层在劈裂区内的血管上经常可见白鞘(图7A,B)
4.玻璃体病变 先天性视网膜劈裂症的玻璃体改变为非典型的细纤维凝聚,空泡形成、后脱离与浓缩。早期玻璃体皮质层较致密,仍覆盖于劈裂区上,玻璃体无后脱离,劈裂的内层上也可见到裂孔,表明裂孔并非由于玻璃体视网膜牵拉而是因为组织退变所致。但随后广泛的内层裂孔,常伴有玻璃体后脱离与浓缩。偶尔,一小片玻璃体皮质保持与视网膜血管黏附并有牵拉,还导致玻璃体积血。这种玻璃体积血,多数位于后玻璃体腔及视网膜劈裂腔并常能较快吸收。玻璃体积血常见于年轻患者在先天性视网膜劈裂症的进行期中,20岁以后较少发生。长久的出血可形成黄色,出血在玻璃体内机化、收缩与牵拉,可产生全层视网膜裂孔与固定的视网膜皱褶。玻璃体积血可以是疾病的首发表现。在先天性视网膜劈裂症的晚期整个内层消失,视网膜血管不可见,外层变性,大量色素斑出现。有色素沉着眼底下半部未见视网膜血管的男性患者应考虑先天性视网膜劈裂症直至明确诊断为其他疾病。
除玻璃体改变以外,尚有玻璃体膜的存在,其性质尚未确知,为位于内界膜与玻璃体之间的异常组织。此膜半透明。常附着于视盘与视网膜。有部分或全部膜游离活动,但在赤道处常有肯定的黏着,通常与劈裂下部球形隆起处的内层相粘连。沿粘连线上,视网膜血管呈锐角弯曲,并可见内层视网膜被牵扯变形,甚至一般检眼镜不易看到劈裂内层的视网膜。视盘上膜的牵拉导致假性视盘水肿。傍视盘的正常视网膜血管将视盘牵扯向颞侧类似轻度的晶状体后纤维增殖,玻璃膜或机化的玻璃体积血的牵拉可致黄斑异位。有时玻璃体膜上可见起源于视盘的新生血管,有时似位于劈裂的内层上。这种玻璃体膜可能与劈裂内层融合在一起,玻璃体膜在周边眼底牵拉的征象可表现为地图状压迫变白及不压迫变白区。
5.其他眼底改变 眼底周边部未受侵犯的视网膜有灰白色或银白色变性改变,严重者有银箔样闪闪发光样反射。有视网膜水肿样改变,偶尔可见周边视网膜新生血管,晚期病例也有脉络膜萎缩或陈旧性脉络膜视网膜炎样色素异常有时有假性视盘炎表现可能是由于胶质组织增生所致。[2]
并发症
玻璃体积血和视网膜脱离是先天性视网膜劈裂症最严重的并发症,玻璃体积血的发生率高达40%,近20%的患者发生视网膜脱离。
1.裂孔性视网膜脱离 可见是劈裂外层出现的裂孔、劈裂腔周围出现裂孔或由于玻璃体牵引而造成裂孔,液体可通过外层裂孔或通过玻璃体脱离导致全层视网膜撕裂而进入视网膜下
2.玻璃体积血 玻璃体积血的发生率为40%,通常是由于分支血管的破裂,极少数是由于新生血管引起。由于劈裂部位的微血管病变造成局部缺血而刺激新生血管形成,新生血管导致玻璃体反复出血,眼底荧光血管造影是来自视盘及视网膜周边的血管有染料渗漏。
3.其他并发症 屈光不正在先天性视网膜劈裂症患者中也很常见,远视和斜视的发病率可高达29%。其他少见的并发症有玻璃体牵引造成的黄斑牵拉渗出性视网膜脱离、新生血管性青光眼视盘萎缩。
诊断
诊断先天性视网膜劈裂症诊断依据:①患者的首发年龄较小;②眼底有透明薄纱样膜从视网膜内层隆起,有时内层有大的裂孔伴有视网膜血管;③黄斑部异常,有囊样变性、萎缩和色素改变;④玻璃体后脱离;⑤严重视力损伤,是由于黄斑病变、玻璃体积血和视网膜脱离;⑥视野常是鼻上方缺损;⑦X性连锁隐性遗传。诊断主要依靠疾病的遗传特点及辅助检查,临床上根据典型的临床表现及家族性发病,采用直接或间接检眼镜电生理特征、荧光血管造影等检查基本上可确定诊断。另外OCT能有效的区别黄斑裂孔与黄斑中心凹劈裂,它可以在活体获得视网膜组织结构的横断面图像,清晰的显示视网膜内外层的细微结构并客观、定量地测量、分析。视网膜厚度分析仪(RTA)可确定裂开是否发生于视网膜层间及劈裂的大小、形状。
鉴别诊断
原发性视网膜色素变性:先天性视网膜劈裂晚期与视网膜色素变性的临床特征没有明显的区别,广泛色素沉着伴视网膜血管狭窄,不可记录的ERG伴完全性夜盲。ERG可帮助鉴别,如果可记录a波伴有b波消失,先天性视网膜劈裂可被考虑。
检查
1.基因检查 先天性视网膜劈裂症的基因已被绘制到X染色体的短臂远端,特别是Xp22.1-p22.2。尽管这种疾病在眼底有改变在遗传异质上却无证据。大量有关改进RS区遗传图谱绘制解决的文献已报道。有一芬兰患者的研究报告为RS临界区已缩窄到0.2~0.3cm在标记DXS418和HYAT1之间伴随于检眼镜和ERG的检查,以DNA为基础的诊断有助于先天性视网膜劈裂症杂合子携带者,也可用于患病婴儿的早期诊断。与先天性视网膜劈裂症有关的基因已鉴别出,并且考虑称为XLRSI(X连锁的视网膜劈裂症Ⅰ)的变异导致男性的疾病。
2.组织病理学检查 光电镜下可见视网膜劈裂位于视网膜神经纤维层和视网膜神经节细胞层。视网膜主要沿着胶质细胞和神经纤维层裂开形成劈裂腔,劈裂腔沿周围的视网膜组织延伸。劈裂内层主要由视网膜内界膜(internal limiting memberane)、部分Müller细胞及血管组织构成,这些胶原组织在视网膜有血管部位变厚。劈裂外层则包含内颗粒层、外颗粒层、外丛状层和感受器细胞层外层由于神经胶质增生而变厚。在劈裂区域,完整的胶质细胞和神经纤维层通常不明显,但双极细胞及光感受细胞层是完好的。内颗粒层往往变薄,但可呈双层,视网膜内层变厚结构紊乱,许多劈裂部位的内层、外层及邻近劈裂腔的视网膜均发现大量的嗜酸性无定形物质构成。透射电镜下发现在邻近劈裂腔内层及外层的细胞外间隙中有细丝状物质存在实验证明细丝即是光镜下所见的无定形物质。Gottinger观察到在周边视网膜囊样变性和老年性视网膜劈裂的患者中也有相同的具有交叉条纹的直径为8~12nm细胞外细丝,但这些细丝与玻璃酸敏感的黏多糖起显色反应,与Gondon等在视网膜劈裂患者中发现的物质不同。
对先天性视网膜劈裂症摘除的眼球进行研究,发现裂孔出现在视神经纤维层。在视网膜可见周期性无定型物质。超微结构下这种无定型物质由直径为11nm的细丝组成。视网膜内的细丝是因Müller细胞的缺陷所致,而这些细胞外的聚积物又会引起这些细胞的变性及接下来的劈裂形成。缺陷的Müller细胞产生的神经胶质纤维酸性蛋白和可能为S100的蛋白,积聚于视网膜内。
治疗
关于先天性视网膜劈裂症的预防性治疗至今仍有争议。有学者主张对劈裂的后缘行冷凝或光凝以限制病变的进展。但劈裂本身已有色素分界线似乎没有必要再加固,而且易导致外壁孔。除非劈裂有可能危及到黄斑时,可试用激光沿劈裂后缘未隆起的视网膜上,作一预防性堤坝式光凝包围,以期限制劈裂扩大至后极部。若出现视网膜新生血管主张对闭塞区行光凝治疗,不过新生血管有时可自行退变。预防性玻璃体切除往往很难切除紧紧吸附于视网膜表面的玻璃体皮质,内排液试图平复视网膜,但其效果也不及获得性视网膜劈裂。
对有视网膜脱离危险的视网膜劈裂有必要采取预防性处理单独外层裂孔仅16%发生局限性视网膜浅脱离对于视网膜劈裂或单纯内或外层裂孔者,由于其发生视网膜脱离的可能性很小可不必处理,但应定期观察如进行预防处理,可在视网膜劈裂的后缘,正常视网膜侧行堤坝式光凝固术。应避免对劈裂的外层光凝,因为光凝极易引起多发性外层裂孔导致视网膜脱离有人报道1组40例(77只眼)先天视网膜劈裂其中22%发生视网膜脱离;在老年性视网膜劈裂中,视网膜脱离的发生率为77%,发生的原因与玻璃体的牵拉及劈裂的两层的退行性变性有关。
预后
并发视网膜脱离时视力恢复不良。

-
来看看江铃福特领睿 二手残值率领先同级
2025-09-27 19:05:18 查看详情 -
奇瑞5亿钜惠优先享不停 迈锐宝国庆车展大放价
2025-09-27 19:05:18 查看详情 -
BMW116i都市版首付三成 运动先锋
2025-09-27 19:05:18 查看详情 -
——全家细品新BMW 运动先锋
2025-09-27 19:05:18 查看详情 -
全新BMW1系上市发布会在乐山举行 运动先锋
2025-09-27 19:05:18 查看详情 -
3缸BMW将出炉 运动先锋
2025-09-27 19:05:18 查看详情 -
Autotimes试驾宝马BMW新1系 运动先锋
2025-09-27 19:05:18 查看详情 -
BMW全新M3、M4实拍图解 运动先锋
2025-09-27 19:05:18 查看详情 -
创新BMW 运动先锋
2025-09-27 19:05:18 查看详情


 求购
求购

