- 浸润性突眼

浸润性突眼
简介
内分泌浸润性突眼症又称恶性突眼性Graves病,甲状腺功能正常性Graves病,浸润性眼病,水肿性突眼及眼球麻痹性突眼症等。为避免与其他疾病所致的突眼相混淆,以称内分泌浸润性突眼症为宜。
本病为弥漫性甲状腺肿伴甲状腺功能亢进症中的特殊表现之一。发病率占甲亢的5%~10%,男性多于女性,多见于40岁以上患者。
病因病理
发病机理尚未完全阐明,目前认为和自身免疫因素有关。近年的研究进展有以下几方面:
(一)体液免疫突眼症一般认为系自身免疫性疾病,眼部可能与甲状腺存有共同的抗原决定簇,TSH受体抗原、甲状腺球蛋白-抗甲状腺球蛋白抗体免疫复合物、抗某些细菌及病毒等外来抗原的抗体等可能参与发病。最近有资料支持眼窝组织内存有脏器特异性抗原,属独立的脏器特异性自身免疫性疾病。内分泌浸润性突眼症的血清中已检出眼外肌的64kDa蛋白及其特异性抗体,推测该种蛋白与突眼症发病有关。
(二)细胞免疫对患者的眼外肌内浸润的T细胞的研究表明,该种T细胞有认别眼外肌抗原的功能,能刺激T细胞增殖和产生移动抑制因子。约有半数患者存有抗体依赖性细胞介导细胞毒作用(ADCC)。突眼症患者NK活性多低下,故自身抗体生成亢进。
(三)球后成纤维细胞的作用IGF-I和成纤维细胞生成因子(FGF)有刺激成纤维细胞作用。免疫组化染色证明眼外肌、脂肪细胞、炎症浸润细胞中存有IGF-I,考虑与发病有关。成纤维细胞活性增强与突眼有密切关系,使粘多糖、胶元、糖蛋白分泌增多,特别是粘多糖有较强的吸水性,进而使脂肪组织、眼外肌间质水肿。
综上所述,突眼的发病是细胞免疫和体液免疫联合作用的结果。
临床表现
本病起病可急可缓,可伴有或不伴有高代谢症群,症状出现可先於高代谢症群,也可在其之后,病情多为中度或重度,呈进行性双侧或单侧突眼,与良性突眼不同,突眼度多在19~20mm以上伴下列多种症状:眶内、眶周组织充血、眼睑水肿,伴有眼球胀痛、畏光、流泪、视力减退、眼肌麻痹、眼球转动受限,伴斜视、复视,严重时球结膜膨出、红肿而易感染;由于眼睑收缩、眼球突出,眼睑不能闭合,角膜常多暴露,引起角膜干燥,发生炎症,继之溃疡,并可继发感染,甚至角膜穿孔而失明。角膜受累可轻可重,轻者仅有角膜炎状改变,中度者发生角膜炎与溃疡,严重者角膜混浊、坏死、穿孔,少数病人由于眶内压力增高,影响了视神经的血流供应,而引起一侧或双侧视神经乳头水肿、视神经炎或球后神经炎,甚至视神经萎缩,视力丧失;部分患者可伴有局限性粘液性水肿皮损,以胫前发病较多;伴有或不伴有高代谢症群及甲状腺弥漫性肿大;突眼程度与甲亢轻重不平行。少数病例突眼不著而以单侧或双侧眼肌麻痹表现出现或伴有杵状指(趾)及骨关节病。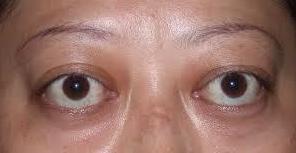 浸润性突眼
浸润性突眼
促使突眼加重的因素有:①甲亢控制过快,抗甲状腺药物用量过大,又未合用甲状腺片。②甲亢控制已过头,发生了甲减。因此,为了避免突眼加重,抗甲状腺药物不宜用量过大,应及时加用适量干甲状腺片,并防止甲减发生。③手术治疗或同位素治疗后,可能和甲状腺受损、抗原释放增多有关,如果发生甲减也可加重突眼。因此对明显的突眼患者,手术或同位素治疗宜慎重。
内分泌突眼由起病到病情稳定、缓解,一般病程1~2年,也有延长至5年者。病情缓解后,眼部充血、肿胀现象逐渐减轻或消失,症状改善,病人的眼部不适感减轻,但眼睛很少能恢复正常,一般仍留下某种程度的眼睑收缩、肥厚、眼球突出,眼外肌纤维化。
单侧突眼,尤其无明显甲亢者诊断时应注意除外眶内或颅内肿瘤,以及某些局部病变引起之突眼如球后出血、海绵窦或眼静脉血栓形成等。T3抑制试验在后者示正常抑制,而在本病则不受抑制。TRH兴奋试验在眶内或颅内肿瘤者示正常兴奋曲线,而在本病示低平曲线,故T3抑制试验及TRH试验在本病中具有诊断意义。此外,眼底检查、头颅、眶内X线摄片、CT,MR检查及甲状腺抗体如TSI,TBII测定也有助于鉴别。
眼症治疗
治疗方面,突眼严重者不宜行甲状腺手术治疗,采用放射性131碘治疗也须慎重。伴有高代谢症群者,用小剂量抗甲状腺药物缓慢地控制甲亢辅以其他治突眼的方法是比较安全可取的措施,但有时也可导致突眼恶化,故在疗程中必须随时观察,防止其发展。
局部治疗
注意眼睛休息、戴黑色或茶色眼镜避免强光及各种外来刺激,睡眠时用抗菌眼膏并戴眼罩,以免角膜暴露部分受刺激而发生炎症。用单侧眼罩减轻复视,高枕卧位,控制食盐摄入,抗菌眼药水(膏)及可的松眼药水交替使用。0.5%~1%甲基纤维素或0.5%氢化可的松溶液对减轻眼睛刺激症状效果较好。球后透明质酸酶注射疗效较差。眶内肌肉圆锥注射甲基强的松龙可能有效。有严重突眼甚至结膜水泡样膨出如金鱼眼者宜迅速行眼睑侧面缝合术,对保护角膜是较为有效的方法,待突眼好转后再行拆除缝线,但睑缘合处可继发感染,遗留疤痕形成锯齿样睑缘。突眼严重及视力受到威胁经局部和全身治疗无效时可采用各种眶内减压术,但国内少用。
全身治疗
目前缺乏令人满意的治疗方法,多采用综合治疗。突限严重者不宜行甲状腺手术治疗,放射性碘治疗也须慎重。
(1)抗甲状腺药物浸润性交眼同时有甲亢存在,多数人认为应选用作用缓慢温和的抗甲状腺药物,控制甲亢不宜过快、过剧,以免发生甲减使突眼加重。一股选用他巴陛、剂量应偏小,每日5-20m8即可,抗甲状腺药物除了能抑制甲状腺激素的合成外。还具有免疫调节功能。可使甲亢病人田状腺自身抗体分泌减少,滴度降低,可减轻甲状腺内淋巴细胞浸润。因而也可抑制浸润性突眼的免狡反应。
(2)甲状腺调剂在治疗过程中,应加用甲状腺片,每日40一60m8,一般认为加用甲状腺片可稳定下丘脑-垂体-甲状腺铀的功能,可改善突服症状。对于甲状腺功能正常的突眼病人,可单独用甲状腺片每日40一80m8,持续时间半年以上,眼部症状好转后,逐渐减量,维持l一2年,不能骤然停药,以免使突眼加重。
(3)免疫抑制剂糖皮质激家具有抑制免疫和非特异性抗炎作用,能减少眼眶后粘多糖的沉积并加速其吸收,使眼肌肿胀减轻,疗效较肯定。症状较轻者,可应用强的松每日30“50m8,严重病例最大量可达每日100一140m8,症状改善后,逐渐减量,维持量每日5-20ms,祝病情许可逐渐停药,总疗程3个月以上,有时需更长时间。还可应用环形酰胺、硫唆嚎吟及氨甲曙吟,但疗效不肯定。环田酿胺200mB,隔日静脉冲注,用药见效后改为每日50一100m8服用,维持较长一段时间,用药期间定期复查血象。还可试用环胞留紊A,疗效尚可,但对肾脏有一定损害。
(4)局部糖皮质激素注射由于大剂量或较长期的应用糖皮质激素可产生一系列副作用,故有入主张间歇性球后或球结膜下局部注射醋酸强的松龙o.25一o.4m8,每周二次,可使眼部症状减轻。也有人试用透明质破酶球结膜下或球后注射,以溶解眼眶内的钻多糖类。每次一例300一500U湾于o.5%普鲁卡因o.2一o.4m1,每周2-3次。
(5)放射治疗如大剂量糖皮质激素治疗无效,或有禁忌证不能用时,可考虑采用深部X线或加速器眶后照射,总剂量约20Gy(2000bad),分10次照射,可抑制致敏淋巴细勉对眼脂组织的破坏,对浸荫性突胆时驮组织水肿和视神经病变有一定疗效。
手术治疗严重突服以致在睡眠时眼球不能闭合而眼球外露者,可考虑行暂时性的服险缝合术。当突眼极为严重,有角膜溃疡形成、进行性视力减迟,球结膜严重水肿,植皮质激素治疗无效时,可考虑行眶内减压术。
(7)血浆置换适用于严重突眼进展期,糖皮质激素治疗无效时,在1周左右行血浆置换4次,置换出血浆总量10L左有,代以稳定的血浆蛋白溶液或新鲜血浆。可清除血浆中的抗体及免疫复合物。[1]
护理
1、吸烟者须戒烟。
2、定期做眼科角膜检查以防止角膜溃疡造成失明。
3、使用0.5%甲基纤维素或0.5%氢化可的松减轻眼睛的局部刺激症状。
4、复视严重者可以使用单侧眼罩减轻复视。每天做眼球运动以锻炼眼肌,改善眼肌功能。但眼睛勿向上凝视,以免加剧眼球突出和诱发斜视。
5、注意眼睛的休息,避免长时间用眼(包括电视、看书、电脑等)。
6、注意保护角膜和球结膜,白天可以佩戴墨镜以防止灰尘和阳光的刺激,减轻畏光、羞明的症状。
7、眼睑闭合不全者晚睡时可涂抗生素眼膏,用清洁纱布覆盖眼睛或使用眼罩,以防止角膜干燥,以及角膜溃疡、感染的发生。如有结膜水泡样膨出,可暂时缝合上下眼睑。

-
460长续航版4月15日上市 提升智能与便捷性
2025-09-19 11:31:48 查看详情 -
定位紧凑级轿车/内上市 提升智能与便捷性
2025-09-19 11:31:48 查看详情 -
V将于6月上市 提升智能与便捷性
2025-09-19 11:31:48 查看详情 -
菱智M5EV长续航版上市 提升智能与便捷性
2025-09-19 11:31:48 查看详情 -
长安福特锐际两驱版本4月17日上市 提升智能与便捷性
2025-09-19 11:31:48 查看详情 -
雪铁龙全新C4正式亮相 可回收材料制造/注重经济性
2025-09-19 11:31:48 查看详情 -
雪铁龙C3L正式亮相 可回收材料制造/注重经济性
2025-09-19 11:31:48 查看详情 -
雪铁龙全新C3L官图泄露 可回收材料制造/注重经济性
2025-09-19 11:31:48 查看详情 -
郎朗喜提沃尔沃XC90 展示可持续性环保材料
2025-09-19 11:31:48 查看详情 -
沃尔沃宣布将推纯电MPV 展示可持续性环保材料
2025-09-19 11:31:48 查看详情


 求购
求购

