- 色素性青光眼

色素性青光眼
疾病概述
色素性青光眼为色素沉积在小梁网,房水外流受阻导致的一类青光眼。
本病多见于25-40岁男性,有一定家族性,为常染色体显性遗传,基因定位在第7对染色体。病人多为近视眼、深前房和宽房角。其发病特点是中周边虹膜向后凹陷,瞳孔运动时,虹膜与其下的悬韧带产生摩擦,色素颗粒脱落进入前房,沉着于角膜后和小梁网,色素性KP典型以垂直的纺锤样分布,色素脱落也可使虹膜出现放射状裂隙透光区。
UBM检查可揭示虹膜-悬韧带接触。药物治疗可用低浓度毛果芸香碱滴眼,通过缩小瞳孔,减少虹膜悬韧带摩擦,减少色素脱落,同时促进房水外流,清楚小梁网色素颗粒并降低眼压。但不利于色素颗粒的消除。药物治疗眼压不能控制者,可考虑行滤过性手术。
疾病病因
发病原因
病因不清,可能与虹膜色素上皮发育异常(萎缩或变性)有关。
发病机制
有关色素播散的机制曾提出过发育性和机械性两种理论,本病虹膜组织病理学研究,发现虹膜色素上皮局灶性萎缩,色素减少,黑色素生成显著延迟和瞳孔扩大肌增生,提示虹膜色素上皮发育异常(萎缩或变性)是色素播散的基本缺陷,虹膜血管荧光造影观察,显示虹膜血管分布缺陷和血管低灌注(后者可出现在色素播散之前),提示虹膜中胚叶支撑组织先天性发育缺陷,本病的常染色体显性遗传模式,有报道两兄弟同时患色素性青光眼和广泛视网膜色素上皮营养不良,周边虹膜凹陷,虹膜根赘长,虹膜较松弛,显著的巩膜嵴和睫状体带,较后的虹膜附止和丰富的虹膜突等形态异常,似乎支持本病的遗传或发育缺陷的病因学。
Karickhoff提出反向性瞳孔阻滞这一新的色素播散机制,首先讨论本病周边虹膜何以向后凹陷以致与晶状体韧带接触这个关键性问题,向后凹陷的虹膜下垂并紧靠着晶状体前面,它起着“瓣阀”样作用,使后房房水流向前房而不能流回后房,前房压力增高推周边虹膜更接近晶状体韧带,这种反向性瞳孔阻滞加重了原来存在的虹膜凹陷,或者它对虹膜凹陷及与晶状体韧带接触起着主要作用,这一概念得到近期一些研究的支持,这些研究是采用现代高分辨力超声生物显微镜(UBM)技术,观察色素播散综合征患者眼前段解剖结构之间的联系,观察调节,瞬目,运动以及治疗(激光虹膜切开术和缩瞳剂)对色素播散综合征患者虹膜形态的影响。
色素阻塞房水流出通道并引起房水流动阻力增加,曾得到临床观察,体外或活体实验研究,组织病理学发现的支持,临床上注意到一些色素播散综合征患者,自发地或药物性瞳孔散大,或剧烈运动后出现前房内阵雨样色素释放,短暂眼压升高及房水流畅系数减少,实验性葡萄膜色素颗粒灌注尸体眼及活猴眼可引起房水流出阻塞,组织病理学发现过量的色素颗粒位于小梁网细胞内或细胞外,细胞沿小梁柱成行排列,小梁网间隙偶尔见有吞满色素颗粒的细胞(吞噬细胞或衍生于虹膜基质的细胞),这些色素及细胞似乎足以引起阻塞小梁网间隙,妨碍房水流动。
Richardson提出色素性青光眼房水流动受阻和眼压升高的两阶段理论。
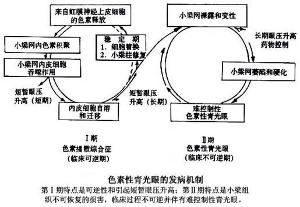 色素性青光眼发病机制第1阶段:色素颗粒从虹膜神经上皮细胞释放,经房水循环进入小梁网间隙,由于小梁内皮细胞有选择性吞噬潜在阻塞房水通道物质的能力,色素颗粒亦聚集在内皮细胞内,经过短期色素适量积聚会引起小梁网间隙急性阻塞和短暂眼压升高,过度吞噬色素可导致内皮细胞自小梁柱脱落(徙移)或在原位上发生细胞破裂,饱含吞噬色素的内皮细胞游走入小梁网间隙,部分细胞溶解造成色素颗粒和细胞碎片进行性积聚并阻塞小梁网间隙,小梁柱细胞剥落引起小梁柱裸露,通常黏附在小梁柱的内皮细胞会自动向裸露区延伸,由新的健康细胞自身修复,因此这个阶段引起的眼压升高是偶尔发生,轻度和可逆的,散瞳,运动或前房灌注引起的急性阻塞和短暂眼压升高也属于这个阶段。
色素性青光眼发病机制第1阶段:色素颗粒从虹膜神经上皮细胞释放,经房水循环进入小梁网间隙,由于小梁内皮细胞有选择性吞噬潜在阻塞房水通道物质的能力,色素颗粒亦聚集在内皮细胞内,经过短期色素适量积聚会引起小梁网间隙急性阻塞和短暂眼压升高,过度吞噬色素可导致内皮细胞自小梁柱脱落(徙移)或在原位上发生细胞破裂,饱含吞噬色素的内皮细胞游走入小梁网间隙,部分细胞溶解造成色素颗粒和细胞碎片进行性积聚并阻塞小梁网间隙,小梁柱细胞剥落引起小梁柱裸露,通常黏附在小梁柱的内皮细胞会自动向裸露区延伸,由新的健康细胞自身修复,因此这个阶段引起的眼压升高是偶尔发生,轻度和可逆的,散瞳,运动或前房灌注引起的急性阻塞和短暂眼压升高也属于这个阶段。
如果小梁网失去这种自动平衡修复能力则可能演变为第2阶段,其特征是小梁柱变性塌陷,融合和硬化,此阶段变化通常是不可逆的,临床表现为不可控制的严重晚期青光眼,小梁网内皮细胞为何会丧失自身的修复能力,一种解释认为与小梁内皮细胞原发性缺陷有关,内皮细胞原发性缺陷可解释为何一些色素播散综合征患者发生严重青光眼,另一些却不发生,具有轻度眼压升高及可逆性患者,或许其内皮细胞缺陷并不那么严重,作为补充房水流出通道色素阻塞理论的细胞毒性机制曾被提出,它是基于发现色素颗粒含有色素多聚体和具有酪氨酸酶活性的一种蛋白质,扫描电镜观察亦发现色素颗粒为强嗜锇性,提示含有大量蛋白质,不饱和脂肪酸或两者兼有,然而这些物质的细胞毒性作用及其对色素性青光眼发病机制的影响有待进一步探讨。
并发症
高眼压引起的眼底损害等。
症状体征
症状
PDS/PG诊断的关键是一系列具有特征性的临床表现:播散于前、后节的色素,虹膜形状和透照缺损等。
1、角膜 通过显微裂隙灯可以看到典型的色素沉积-Krukenberg梭:色素沉积位于角膜后壁中央区,宽0.5~3.0mm,长2~6mm,垂直并趋向中部稍下。梭通常呈基底向下的三角形,这是由于前房内房水自鼻侧半和颞侧半向中央对流的结果。不典型者可偏于一侧或呈斜行。Krukenberg梭是PDS/PG最早被发现的异常,此梭虽然常见,但并不是每个病例都有。
组织学研究表明细胞内外的色素颗粒被角膜内皮细胞吞噬。如果在裂隙灯检查时,发现颞下、鼻下方有严重的同心圆样的周边角膜内皮色素,则提示小梁网也存在严重色素。偶尔在没有虹膜角膜角镜的情况下,可以看见Schwalbe线。尽管角膜后有色素沉积,但PDS者的角膜内皮细胞计数是正常的,而且角膜中心厚度通常也正常,这表明角膜内皮细胞功能无损害。
虹膜
(1)前表面色素沉着:色素颗粒主要聚集在虹膜中心扩张沟内,蓝色虹膜中尤其容易看见。但深色虹膜中也有相同的发生率。播散的色素很少严重得使虹膜颜色发生改变。如果双眼色素播散不对称,可以发生虹膜异色。虹膜表面的色素沉积可以表现为散在的色素颗粒或充满色素的吞噬细胞。
(2)外观:许多PG病人在疾病早期,虹膜角膜角镜检查可以发现周边虹膜呈轻度后陷状态,基质薄且呈囊状。由于虹膜后陷PG眼球的前房体积比相对应的近视眼球稍大。当眼运动时,虹膜角膜角镜可见周边虹膜有轻度震颤。虹膜无前粘连和后粘连。周边虹膜后陷的程度可以分为4级:①1级:严重虹膜后陷;②2级:轻度虹膜后陷;③3级:虹膜扁平;④4级:虹膜凸起。虹膜的弯曲程度可受瞬目的影响。
(3)透照缺损:虹膜中周边部透照缺损随色素播散的加重而发展。可用两种临床检查来识别。
虹膜透照法:在暗室中用一个电灯或光导纤维灯经巩膜照明;另一种较好的方法是用低倍裂隙灯检查,用一个足够亮且窄的裂隙灯光带,通过瞳孔中心射入眼内,避开瞳孔缘,照亮眼内腔,同时通过虹膜缺损处可透见眼底反射出的红光。病人被查前需要在暗室里进行一段时间的暗适应,这样有利于查见细小缺损。瞳孔直径在2~4mm时比较理想。瞳孔太小,眼内不能获得足够的光线,难以取得较好的检查效果;瞳孔太大或药物性扩瞳可使虹膜堆积难于查见透照缺损。
透照缺损一般在虹膜周边呈轮辐状裂隙,在中部逐渐变宽,偶有融合。缺损也可以是点状或圆形,偶尔两个邻近的缺损连接构成一个“V”形,顶点既可向中心,也可向周边。缺损数目可随时间而逐渐增加,有时可以发展成不连续的环形缺损。这种情况下一般会有80~90个缺损,这与晶状体悬韧带小束的数目有关。如果缺损融合,则可以看见一个包围周边虹膜的透照环,通过邻近的缺损,可以看见晶状体的赤道部。透照缺损的分级:①没有缺损;②缺损可以正确计数;③缺损融合而无法明确计数,此时缺损情况可用合并90°,合并270°等表示。偶尔因为棕色眼的虹膜较厚,即使色素播散比较明显,透照缺损也不易被看见。在一些棕色眼中,虹膜基质中存在较多的色素而遮盖了本来能看见的缺损。
3、瞳孔 在PDS/PG中存在瞳孔大小和形状的异常。虹膜不对称的摩擦可以导致瞳孔不对称。虹膜透照缺损最明显的方向同时存在较大的瞳孔变形,同时瞳孔开大肌可有增生。
4、晶状体、悬韧带 PDS/PG中明确发现在晶状体后表面周边部存在一个完全或不完全的色素环。通常是间断的。它的产生是因为色素沉积在Weigere韧带(玻璃体前表面与晶状体后囊之间的圆环形粘连)中。这种色素通常不能在散瞳情况下应用常规裂隙灯查出。但是极易在散瞳情况下用虹膜角膜角镜看见。这种色素聚集多为永久性的,当其他部位色素播散减少时,仍可保持不变,因此被认为是PDS/PG特异性的体征。在剥脱综合征中没有类似的色素播散。另外在晶状体的前面中央区亦可发现散在的色素颗粒。
在充分扩瞳的眼中,通过虹膜角膜角镜,偶尔能看见悬韧带中有散在色素颗粒覆盖。这种病例悬韧带排列呈小束状,偶尔呈现V字形。
5、虹膜角膜角 色素聚集在房角,尤其是在小梁网上,可以阻滞房水流出和导致眼压慢性升高。PG病人的房角通常是全部开放的宽角,特别是伴有近视的较大的眼球。房角最主要的表现是在四周小梁网及Schwalbe线上浓密一致的暗棕色或黑色色素带。因周边虹膜后陷,可见较宽的房角。
常伴有丰富的虹膜突,覆盖于巩膜突的前方,小梁网上这些虹膜突之间有正常色素暴露,注意与色素聚集区别。起初,在房角的鼻侧和下方色素轻微增厚。通常应用0~4级色素分级。0级:无色素;1级:色素轻;2级:色素中等;3级:色素浅棕色;4级:几乎为黑色。在许多眼中随年龄增长可看到浅棕色色素,为1~2级,而在PDS/PG中较重的色素为3~4级。
一个带有色素刻度的虹膜角膜角镜对小梁网色素分级有很大帮助。偶尔小梁网色素相当严重,以至色素播散超过整个小梁网。在这种情况下,由于过多的色素引起小梁网肿胀,轻微向虹膜角膜角内突出。大多的PDS/PG病人Schwalbe线色素较重,由上至下色素逐渐增多,水平子午线能近似地将Schwalbe线中有色素部分和无色素部分分开。偶尔在下方的房角可见一细薄而色深的色素沉着带,称Sampaolesis线。除此之外,PDS/PG病人房角中虹膜突数量增加,偶尔虹膜插入部分有轻微的不规则,暗示房角有畸形。
但是多数房角是正常的。睫状体带可以有宽有窄,但一般比正常的稍宽。调节可以增加PDS/PG的虹膜后陷,晶状体表面前移导致前房压力的相对增加。 周边虹膜切除术阻止了虹膜形状因调节而引起的变化。
主要依据为具有PDS的体征及眼压、青光眼性视野与视盘的改变。以透照法检查见中周部虹膜轮辐状透光区,最具有特征性。另裂隙灯检查见角膜后壁的Krukenberg梭形色素沉着,前房深,虹膜后陷并有色素沉着,扩瞳后见晶状体后表面近赤道部色素沉着。虹膜角膜角镜检查为宽房角,且小梁上呈现致密的色素沉着带。具备虹膜体征及部分其他体征,可以诊断为PDS;若同时伴有病理性高眼压、青光眼视野与视盘改变,则可以诊断为PG。
检查鉴别
检查
部分病人有家族史,可进行遗传学检查及谱系分析。
1、红外线电视摄像 利用红外线电视摄像对虹膜透照缺损进行观察和计数。分析这些图像,将资料数据化,有助于对处于色素播散活动期的病人进行跟踪随访。
2、眼压描记 对PDS/PG病人应用眼压描记法,进行房水流出量的测定,仍有一定作用。根据房水流畅情况可预测疾病的未来发展趋势,同时也能了解色素播散活动期的进展。了解房水流畅系数的变化,开始眼压正常而房水流畅系数异常的患者往往发展成为青光眼。而房水流出通畅的人,较少发展成为PG。
3、超声生物显微镜 高频率、高分辨力的前节超声生物显微镜检查,可提供PDS/PG病人周边虹膜形态的横断面图像,并能确定虹膜与前房和晶状体表面的关系。在活体中超声生物显微镜检查已证实,以前通过死后解剖所见的晶状体虹膜小带之间存在接触。
 色素刻度的虹膜角膜角镜检4、有色素刻度的虹膜角膜角镜检 Boys-Smith等发明了一种含有色素刻度的虹膜角膜角镜,应用这种镜子,可用统一指标来衡量小梁网内的色素程度。
色素刻度的虹膜角膜角镜检4、有色素刻度的虹膜角膜角镜检 Boys-Smith等发明了一种含有色素刻度的虹膜角膜角镜,应用这种镜子,可用统一指标来衡量小梁网内的色素程度。
鉴别
1、虹膜色素脱失 没有与PDS/PG中虹膜轮辐状透照缺损相关的其他疾病。先天性青光眼的病人,有的偶尔在虹膜远周边部接近其附着处可见透照缺损,但不是轮辐状的。剥脱综合征的病人偶尔存在色素播散,透照缺损的位置多在瞳孔边缘,或在整个虹膜呈散布的斑块状。由于外伤或手术引起虹膜后表面的损伤,呈不规则的虹膜色素脱失斑。由于严重的葡萄膜炎而使后虹膜脱失色素的病人也是呈区域性的斑状脱失,但不是周边轮辐状缺损。偶尔在一个正常眼中可有一个大理石纹样的透照缺损,但与PDS/PG的改变截然不同。
 葡萄膜炎2、葡萄膜炎 如果小的色素颗粒在房水中浮游,会被误认为是白细胞,而被误诊为葡萄膜炎。要做出正确的判断,必需注意到PDS的典型体征并且缺乏葡萄膜炎的其他症状,如结膜充血、KP和虹膜后粘连。PDS病人中虹膜后表面色素丢失,尽管吞噬细胞可以向前进入虹膜基质,但并不激起炎症反应。带状疱疹性角膜葡萄膜炎可引起扇形虹膜萎缩,单纯疱疹性角膜葡萄膜炎可引起广泛的虹膜萎缩。二者均没有PDS样的虹膜透照缺损。
葡萄膜炎2、葡萄膜炎 如果小的色素颗粒在房水中浮游,会被误认为是白细胞,而被误诊为葡萄膜炎。要做出正确的判断,必需注意到PDS的典型体征并且缺乏葡萄膜炎的其他症状,如结膜充血、KP和虹膜后粘连。PDS病人中虹膜后表面色素丢失,尽管吞噬细胞可以向前进入虹膜基质,但并不激起炎症反应。带状疱疹性角膜葡萄膜炎可引起扇形虹膜萎缩,单纯疱疹性角膜葡萄膜炎可引起广泛的虹膜萎缩。二者均没有PDS样的虹膜透照缺损。
3、小梁网色素增加 除PDS/PG外,在其他综合征眼内也能出现异常的色素播散。剥脱综合征相关的色素播散能导致小梁网明显变黑。许多这样的病例中,色素与囊膜剥脱物质混在一起,形成不规则的、麻纸样的色素带。一个典型的Krukenberg梭是不发展的。典型的囊膜剥脱物有助于正确诊断。
有周边虹膜或睫状体囊肿的病人偶尔在小梁网上有中度的色素沉积,但没有典型的Krukenberg梭。诊断借助于观察周边虹膜PDS特有的透照缺损,明确诊断需在散瞳条件下,应用虹膜角膜角镜查见虹膜下囊肿。以上两种情况在晶状体周边后表面没有色素沉积。
4、前、后节黑色素瘤 虹膜、睫状体或后节黑色素瘤(如果玻璃体前界膜破裂)能伴有色素播散。色素性瘤细胞或充满色素的吞噬细胞可以引起前、后房相当程度的变黑。但是缺乏PDS/PG典型的症状:没有Krukenberg梭,没有任何透照缺损。易于发现原发肿瘤。虹膜后表面的炎症偶尔可有中等数量的色素释放,经常在下方房角内聚集成团,同时伴有炎症的表现。
5、其他 植入后房型人工晶状体后有时可引起PG,此时位置异常的后房型IOL与虹膜在术后长期接触、摩擦,导致色素释放。
6、剥脱综合征 本病中周部晶状体与瞳孔周围虹膜之间机械性摩擦,类似色素性青光眼那样出现虹膜透照缺损、Krukenberg梭、小梁色素沉着和眼压升高。然而下列情况容易做出鉴别:①60岁以上老年人多见,罕见于40岁以下年龄;②50%患者为单侧性,无性别、屈光不正(近视)倾向;③透照缺损常见于瞳孔缘及其周围虹膜,罕见在中周部虹膜,小梁网色素沉着不如色素性青光眼那么浓密(通常2级);④最具鉴别特征的是瞳孔缘灰白色头皮屑样颗粒或絮片,周边晶状体前囊上的灰色假性剥脱物质。曾报告两种疾病可同时存在。
治疗方案
药物治疗可用低浓度毛果芸香碱滴眼,通过缩小瞳孔,减少虹膜悬韧带摩擦,减少色素脱落,同时促进房水外流,清除小梁网色素颗粒并降低眼压。激光虹膜打孔术可以有效解除反向瞳孔阻滞和虹膜后凹,阻断虹膜与晶状体悬韧带解除摩擦所引起的色素颗粒释放。药物或激光治疗后眼压不能控制者,可考虑小梁切除手术。

-
色素沉着绒毛结节性滑膜炎
2025-06-18 19:13:19 查看详情 -
小儿黄疸肝脏色素沉着综合征
2025-06-18 19:13:19 查看详情 -
特发性低促性腺激素性性腺功能减退症
2025-06-18 19:13:19 查看详情 -
晶状体相关眼色素层炎
2025-06-18 19:13:19 查看详情


 求购
求购










