- 附睾畸形

附睾畸形
名称
中文名:附睾畸形
英文名:deformity of epididymis
概述
附睾畸形临床上较常见。通常指附睾明显变长或与睾丸附着异常。至今尚无确切定义和统一的分类方法。
病因
胚胎第6周中肾管和中肾旁管形成,这些管道将衍变成男、女生殖道。当胚胎生殖腺分化成睾丸并产生睾酮后,在雄激素的作用下中肾管逐渐衍变成男性生殖管道中肾管头端部分变成附睾附件,由中肾小管衍变而来的睾丸输出管,与位于其下方的中肾管增长曲折盘绕形成的附睾管共同构成附睾头部,余下的附睾管则形成附睾体和尾部。
先天性附睾畸形病因尚不清楚。由于隐睾病人多合并附睾畸形,故其发生可能与胚胎发育过程中内分泌功能失调有关。因睾酮水平低下,中肾小管及中肾管不发育或发育不全,而形成各种类型的附睾畸形如中肾管完全不发育,则可导致先天性附睾、输精管缺如。若发育鶒在某一部位中止则形成该部闭锁当附睾管曲折盘绕障碍时,可出现附睾明显延长,发生长襻形附睾畸形
发病机制
附睾为连接睾丸的排精管道,外形细长扁平,位于睾丸的后外侧。10~15根睾丸输出管迂曲成圆锥状,末端汇合成一根长4~6cm且高度迂曲的附睾管。据Turck对94例非隐睾者火罐网如疝、鞘膜积液、精索静脉曲张等,进行阴囊探查发现83.9%的附睾头与附睾尾附着于睾丸鶒,而附睾体与睾丸之间有一定距离,一般可容纳一指尖(图1),附睾与睾丸完全紧贴者仅占12.5%(图2)。
附睾畸形主要表现为附睾发育障碍和与睾丸附着异常。前者包括附睾缺如,头部囊性变中部、尾部不发育,呈纤维索状闭锁,附睾明显变长呈长襻形等。附睾缺如又可分为:
1.中肾管完全不发育,输精管、精囊及射精管一并缺如
2.中肾管发育不全,附睾体尾部缺如,同时伴有输精管缺如。
3.中肾管未发育成附睾管,而直接衍变成输精管、精囊和射精管,睾丸输出管与输精管相连。
4.无附睾,输精管不与睾丸连接其近端呈盲端。附睾附着异常包括附睾与睾丸完全分离和部分分离,后者指附睾头与睾丸不连接鶒,附睾不附着于睾丸下极等鶒
自1971年Scorer及Farrington首次对附睾畸形进行分类以来,已报道了许多不同的分类方法。1990年Koff及Scaletscky在Scorer分类方法的基础上进行了一些修改。将附睾畸形分为5类:
Ⅰ型:长襻形附睾:附睾呈长襻状,与睾丸大小比较明显变长又分4型:①较睾丸大小长2倍;②2~3倍;③3~4倍;④4倍以上
Ⅱ型:附睾与睾丸分离:按分离的部位和程度,此型又可分为如下3种情况:①仅有尾部分离;②头尾部均与睾丸分离,但相距较近;③头尾部均与睾丸分离,相距较远。
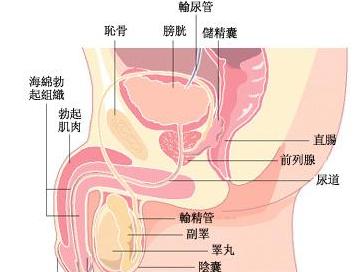 睾丸畸形Ⅲ型:附睾与睾丸成角。①单纯成角;②伴有附睾狭窄。
睾丸畸形Ⅲ型:附睾与睾丸成角。①单纯成角;②伴有附睾狭窄。
Ⅳ型:附睾闭锁或附睾、输精管的任何部位连续性中断。
Ⅴ型:较长的睾丸系膜鶒。
上述不同类型的附睾畸形在同一病人中可有几种类型同时存在Koff的资料表明长襻形附睾畸形在隐睾及异位睾丸中最常见,约占79.3%,附睾与睾丸分离为45.1%,附睾与睾丸成角为8.5%,附睾或输精管闭锁为3.7%较长健康搜索的睾丸系膜为1.2%。Koff分类方法尚不能包括所有附睾畸形鶒,综合有关资料归纳附睾畸形的各种类型(图3)。
症状
附睾畸形患者无任何不适,临床上常以隐睾或男性不育而就诊。
体格检查除附睾头囊肿外,其他畸形均无明显异常体征,多在隐睾或男性不育进行手术探查时被确诊。一般无任何临床症状,多是通过男性不育调查和治疗隐睾手术时发现,常合并有输精管畸形。[1]
诊断
根据临床表现和实验室检查可以进行诊断。
鉴别诊断
附睾炎:睾丸的四周后缘即是附睾,精子生产后暂时贮存在这里。附睾炎,30岁左右的人多见,大多是由于睾丸畸形又被细菌感染,致使病菌经输精管管腔进进附睾。它常随着后尿道炎、前列腺炎、精囊炎等发生。部位可单侧可双侧,发作时间可急可缓。
睾丸炎:多因睾丸畸形附睾炎直接蔓延至睾丸所致,由细菌引起。而儿童急性睾丸炎通常是流行性腮腺炎病毒引起的。由于严重的睾丸炎会丧失生养能力,所以医生除了止痛药还会使用抗生素;另外还要冷敷睾丸。假如急性期医生治疗不当,细菌性睾丸炎可形成脓肿,或演变成慢性睾丸炎。
精索静脉曲张:精索静脉曲张发病率占30~40岁男性人数的10%。它90%会发生在左侧,是因精索静脉血流淤积,从而造成静脉丛血管扩张、迂曲和变长。精索静脉曲明星会因肾肿瘤引起。精索静脉曲张值得重视的原因是它可能伴有睾丸萎缩和精子天生障碍,导致不育。[1]
检查
B超,CT等影像学检查无助于附睾畸形的诊断。
隐睾患者常因阴囊空虚、内无睾丸来就诊。也有以“疝”为主诉而就诊者,或因双侧隐睾、婚后不育而来作检查的。诊断一般不困维。但对于摸不到睾丸的隐睾与睾丸缺如的鉴别应予重视,因为后者不需要手术。
如果病人染色体为XY型,血清卵泡刺激素(FSH)升高,血清睾丸酮(T)降低,而且睾丸酮的水平对绒毛膜促性腺激素(HCG)的刺激无反应,则为双侧睾丸缺如,不需要手术探查。
对于单侧睾丸缺如术前难以确诊,激素试验是正常的。生殖腺静脉造影、腹腔镜检查、B超、CT扫描对诊断可能有帮助,必要时仍需手术探查。[1]
并发症
大多有隐睾,腹股沟疝和鞘膜积液。
1、精液囊肿:呆在睾丸或者附睾部位的精子发生的良性囊肿,膨胀隆起的肿块大多如一块方糖那么大,人们戏称它为第三个睾丸,幸好这种情况非常罕见。假如你执意要消除掉那些肿块,医生可以为你手术摘除。避免睾丸及阴囊部位外伤。有规律地过性生活,避免长时间性冲动。
2、 阴囊水囊肿:由睾丸畸形包在某一个或两个睾丸的薄膜层之间组织水制造过剩引起。有时会发生在一次睾丸受伤或睾丸炎之后,但大多数情况根本找不出任何原因。阴囊出现膨胀隆起,有时囊肿甚至能够达到一个足球那么大,但是感觉并不疼痛。医生治疗:可以通过一次微不足道的麻醉小手术把多余的组织水吸干,此外医生要把那些渗漏出液体的阴囊小洞手术缝合。[1]
治疗
附睾畸形不影响生育时,无须治疗。节段性附睾闭锁可采取附睾管输精管吻合术进行治疗。在放大10~20倍手术显微镜下,选用Silber和Wagenknecht两种附睾输精管吻合方法鶒。二者的主要区别是Silber法采用扩张的附睾管与输精管端端吻合,而Wagenknecht法则采用扩张的附睾管与输精管端侧吻合。切开扩张的附睾管先接取附睾管断端流出的液体查找精子,确定存在精子后,用11-0无损伤尼龙线将附睾管与输精管黏膜吻合,一般间断缝合4~6针,然后用9-0无损伤尼龙线行附睾被膜与输精管肌层吻合。
附睾头囊肿可采取穿刺抽液注射硬化剂的治疗方法,但由于复发率较高,不如手术方法安全可靠,目前已较少使用。附睾缺如者本身无法治疗,主要解决生育问题若患者睾丸生精功能正常,可行辅助生殖治疗。附睾畸形合并隐睾者,应及时行睾丸固定。
饮食保健
在手术期间的患者应选择较清淡的食物及有助于伤口愈合的食物,如鸡蛋、鲫鱼、石斑鱼等。
尽量少吃辛辣、刺激的食物。例如:洋葱、胡椒、辣椒、花椒、芥菜、茴香。
预防
形病因尚不清楚,按照先天疾病进行预防。



 求购
求购






