- 脉络丛乳头状瘤

脉络丛乳头状瘤
概述
脉络丛乳头状瘤,英文名:papilloma of choroid plexus, 别名:choroid plexus papilloma。 脉络丛组织由特异性的脑室神经上皮分化而来,有作者认为是某段脑室壁的室管膜细胞衍化形成,其主要的功能为分泌脑脊液。脉络丛乳头状瘤可发生于脉络丛上皮或脑室壁胶质细胞,多具有分泌脑脊液的特性,一般生长缓慢,极少发生恶变。
病因
有动物实验研究发现SV40病毒可诱发脉络丛乳头状瘤,人乳头状瘤病毒E6、E7癌基因亦与肿瘤的发生有关,但尚无与肿瘤发病直接相关的证据。
发病机制
脉络丛乳头状瘤多沿脑室内生长,一般体积不大,形如菜花,结节样生长,暗红色,表面呈不规则的乳头样突起, 与肿瘤周围脑组织边界清楚。肿瘤表面呈细小的乳突状或颗粒状, 亦有人称为桑椹状。切面粗糙且组织易于脱落,质地较脆,很少发生囊变和出血坏死。亦可见到细小的钙化颗粒。
光镜下肿瘤细胞分化良好,形态如正常脉络丛组织,表现为在基底层间质上整齐排列的单层矩状或柱状上皮细胞,常常以假复层的排列方式排列在疏松结缔组织的轴心周围,形成细小的乳突状结构,乳突中心有丰富的血管,乳突的轴心往往可见到有球形的钙质沉着, 称为钙化小体, 很少见到肿瘤细胞的核分裂象, 间质由小血管和结缔组织构成,此为与乳头状室管膜瘤相鉴别的要点。部分肿瘤有纤毛与生毛体, 免疫组化染色发现脉络丛乳头状瘤中GFAP、S100、细胞角质素及transthyretin呈阳性反应。其中transthyretin被认为与脉络丛乳头状瘤具有相对特异性, 在少数尸检病例中, 可发现有脉络丛乳头状瘤在软脑脊膜上种植,但此类病例往往无播散症状。
脉络丛肥大由Davis于1924年提出,主要表现为双侧侧脑室内脉络丛增大,伴有先天性脑积水。与双侧侧脑室脉络丛乳头状瘤不同,虽然脉络丛组织过度分泌脑脊液,但组织学未见肿瘤改变。
电镜观察下可见肿瘤细胞呈单层柱状,排列成乳突状,有明显的顶端至基底的方向性,瘤细胞表面富有生长旺盛的微绒毛,顶端联结以连接复合体——闭锁小带和桥粒,侧面细胞膜呈交指状态,基底面平滑,附着于基膜上。纤毛混杂于微绒毛之间,胞质内可见成簇的基体,偶见横纹的小根,胞质电子密度不一,从而可呈现明暗细胞相问,可见大量线粒体和丰富的糖原, 糖原和纤毛在婴儿脉络丛乳突状瘤尤为突出,成年和老年则无此特征 一般没有胞质丝,偶尔胞质丝突出,向室管膜细胞分化。胶质丝随正常脉络丛的老化而表现突出,此亦为老年脉络丛乳突状瘤的特征。胞核呈圆形或多边形,位于细胞中心、 乳突中心的血管内皮细胞为开窗性,具有滤过功能, 此为肿瘤过量产生脑脊液的超微结构证据。
恶性脉络丛乳突状瘤占总数的10%~20%,呈浸润性生长,有局限性坏死, 组织学上可以见到肿瘤细胞的异形性,瘤细胞出现大量的核分裂象。尽管肿瘤呈现恶性的组织学表现,但大多数仍保持其乳突状结构特点。电镜观察除保留良性脉络丛乳突状瘤的某些特征外, 尚可出现一系列间变性改变,瘤细胞呈片状排列,失去乳突状和方向性排列,细胞间连接发育不良,细胞器少但多聚核糖体大量出现,微绒毛发育不良,纤毛极为罕见,核浆比例增大,核染色质呈细颗粒状均匀分布,核分裂象常见。脉络丛乳突状瘤约有10%发生恶性变,可称之为脉络丛乳突状癌。
流行病学
脉络丛乳头状瘤较少见,仅占脑肿瘤的0.5%~1% 占神经上皮肿瘤的1.7%~2.0%,男性多于女性,男女之比为1.6∶1。虽然肿瘤可见于各年龄组,但好发于儿童,占儿童颅内肿瘤的1.8%~3% 约45%的脉络丛乳头状瘤患者在1岁内发病 74%在10岁以内发病。1岁以内脑瘤患儿中脉络丛乳头状瘤占12.8%~14%。本病的好发部位因年龄有所不同, 在儿童多见于侧脑室而在成人多位于第四脑室,肿瘤在侧脑室者多位于三角区,亦可发生在颞角 额角和体部。发生在后颅凹的脉络丛乳突状瘤除可见于第四脑室外侧隐窝或第四脑室内外,亦可见于脑桥小脑角区,后者系肿瘤原发于第四脑室外侧隐窝或第四脑室内,经过外侧孔突向小脑角所致。发生在第三脑室者少见。由于脉络丛组织的胚胎残余异位发展,使得肿瘤偶尔发生在大脑凸面。儿童期肿瘤位于侧脑室者占总数的67%,第四脑室占19%和第三脑室内占14%。
临床表现
脉络丛乳头状瘤的临床表现
病程长短不一,平均-年半左右,主要表现有颅内压增高和局限性神经系统损害两人类。
(1)脑积水均颅内压增高:大部分病人伴有脑积木,其成因包括脑肿瘤的所在位置直接梗阻脑脊液循环所致梗阻性脑积水,以及脑脊液的生成与吸收紊乱造成的交通性脑积水两种情况。
(2)局限性神经系统损伤的表现:局限性神经系统损害的表现凶肿瘤所在的部位晰异。肿瘤生长在侧脑室者半数有对侧轻度锥体柬征;位于第三脑遂后部者表现为双眼上视闲难;位于后颅凹者表现为步态不稳、眼球震额公共济运动障碍等;个别位于侧脑室者可表现为头部包块。本病临床上可见有白发性蛛网膜下隙川血病文。肿瘤多位于脑室内,有的可移动,故有些病人表现为头痛突然加剧或缓解。少数有强迫头份,这可能是因肿瘤移动后突然梗阻了脑脊液循环通畅所致。[1]
并发症
幕上的脉络丛乳突状瘤最常见的并发症,为侧脑室扩大的情况下,肿瘤切除造成脑组织术后,下塌而形成硬膜下积液,发生率约为1/5。此种情况处理十分棘手, 如钻孔引流无效,必要时做硬膜下-腹腔分流手术。
检查
1.实验室检查
腰椎穿刺可见脉络丛乳突状瘤的脑脊液蛋白含量明显升高,有的甚至外观呈黄色,所有梗阻性脑积水均有颅内压增高。
2.其他辅助检查
(1)X线平片 部分病人头颅X线平片表现为颅内压增高征,颅缝增宽、颅面比例失常、颅盖呈“银线”征等,在成人指压痕增多,儿童为颅缝分离15%~20%可见病理性钙化,侧脑室肿瘤钙化较正常脉络丛钙化增大多为单侧。
(2)脑血管造影 脑血管造影示较深的肿瘤染色,并可显示来自正常脉络丛的增粗的供血动脉,位于三角区内的侧脑室肿瘤常为外侧脉络膜后动脉,第四脑室内肿瘤常为小脑后下动脉的分支,而第三脑室脉络丛乳头状瘤为内侧脉络膜后动脉。
(3)CT检查 肿瘤在CT平扫时脑室明显增大,内有高密度影,增强扫描呈均匀强化,边缘清楚而不规则,可见病理性钙化,有时可见蛛网膜下腔出血。肿瘤多为单侧,极少为双侧,位于侧脑室内者以三角区居多,位于后颅凹者多伴有幕上脑积水。除脉络丛乳突状瘤外,肿瘤多局限于脑室内,无明显中线结构移位。
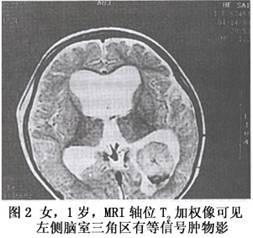
(4)MRI检查 肿瘤的MRI表现在T1加权像中呈低信号,较脑实质信号低,但较脑脊液信号高;T2加权像中呈高信号,与脑脊液分界清楚而肿瘤轮廓不规则,有些可见局灶出血、钙化与血管流空影;FLAIR像中由于脑脊液渗出导致高亮的室周信号;T1+C像中由于肿瘤有显著的均匀强化,囊变和小的局灶性坏死也可清晰表现。
诊断
根据临床表现及辅助检查资料,一般可以做出明确诊断。但仅由影像学检查不能可靠区分脉络丛乳头状瘤与脉络膜癌。
治疗
全切肿瘤是治愈脉络丛乳头状瘤的惟一疗法。开颅前可行脑脊液外引流,以降低颅内压和减少对脑组织的牵拉损伤。
切除肿瘤前注意阻断供血动脉以利于手术中减少出血,对于未能完全切除肿瘤而不能缓解脑积水者,应当作分流手术,如为脉络丛乳突状癌术后应予放射治疗。
对于未完全切除脉络丛乳突状瘤应行局部放射治疗,对降低复发率、延长生存期有效,全脑或脑脊髓放疗比起局部放疗并没有显著差异;对有复发征象或恶性变者也应做放射治疗。
预后
由于脉络丛乳突状瘤血供丰富、位置深在且比邻重要结构,早期手术全切困难, 病死率高达16%~31%(1952~1978),近年随着显微手术的开展,病死率明显下降,低于1%。本病系良性肿瘤,全切除后会获得良好效果,随着显微神经外科技术手段的进步,手术的死亡率可控制在1%以下;而全切除肿瘤的病人不需放疗常可获得十分满意的长期疗效。近年随着手术技术提高 全切术后5年无复发存活率已达100%。肿瘤近全切除后复发率为0%~7%。手术并发症发生率8%~9.5% 术后最常见的并发症为脑室穿透引起的硬膜下积液,术后脑脊液分流术可增加硬膜下积液的发生率。



 求购
求购









