- 眶距增宽症
眶距增宽症
临床表现
临床上可以发现眶距增宽症和以下五种病因相关:
(1)中面部或颅面部原发性发育不良。
(2)单侧颅面裂、颅面部正中裂或鼻裂。
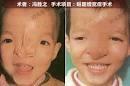 眶距增宽症(3)额鼻部的鼻筛型脑膜脑膨出或额窦肥大。(4)颅缝早闭症。
眶距增宽症(3)额鼻部的鼻筛型脑膜脑膨出或额窦肥大。(4)颅缝早闭症。
(5)颅面外伤后也可引起眶距增宽症,但多为单侧或不对称者。
诊断要点
两眼眶内侧间骨性距离的测量(内眶距,IOD)是眶距增宽症的主要诊断标准,应与假性眶距增宽症或内眦间距过宽鉴别。CT扫描或者X线摄片均可以作为眶距增宽症的诊断依据,后者有一定的放大率。依据x线后前位片中测得的内眶距不同,Tessier将眶距增宽症分为三度。
工度:轻度眶距增宽,IOD在30~34mm之间。
Ⅱ度:中度眶距增宽症,IOD在35~39mm之间。
Ⅲ度:重度眶距增宽症,iOD大于40mm,或伴有眼球横轴歪斜或高低不平者的Ⅱ度畸形。
鉴别诊断
1.假性眶距增宽仅存在皮肤软组织的内眦间距增宽,但骨性眶间距正常者,先天性多为双侧,如先天性小眼征,单侧多见于眶面部外伤后,通常可发现皮肤软组织瘢痕。
2.各型颅面裂畸形正中、旁正中颅面裂可见相应部位的骨性和(或)软组织裂隙、缺损等畸形,通常存在不同程度的眶距增宽。
3.颅缝早闭征眶距增宽症尤其可见于Crouzen综合征和Apert综合征,但常被中面部后缩和额部的后倾所掩盖,而出现较宽大的前额和眉间区,其典型症状是由于上颌骨发育不全,特别是眶骨发育不良而造成的突眼症、凹盘脸、严重的反颌、腭盖高拱、鼾症。
4.脑膜脑膨出额筛脑膨出可在眉间、鼻根部或眶部,扪及单个或双个类球形囊性疝出物,疝处组织可见搏动,有时因啼哭或压迫颈静脉时张力增高体积增大,同时伴有不同程度的眶距增宽。
5.眶外伤多见于眶内侧外伤骨折畸形,单侧多见,或两侧畸形不对称,除内眦部位的瘢痕以外,可见内眦角变形、向外下方移位,常可扪及眶内、下壁的骨折移位,骨连续性中断,伤侧常由于鼻泪管阻断而致溢泪、脓泪等,而先天性的眶距增宽症鼻泪管完好,无功能障碍。
治疗原则及方案
年龄在2岁以上的患者,按照Tessier分度,Ⅱ度可行颅外径路矫正术;Ⅲ度可选择颅内外联合径路矫正术。
1.手术原则应用截骨的方法,将骨性眼眶游离后向中心靠拢。
2.手术方法和步骤
(1)切口选择:颅内一颅外联合径路选用横颅冠状切口。颅外径路的U形截骨和0形截骨也选用冠状切口,而眶内壁截骨内移则既可选用冠状切口,也可选用鼻根内眦部的局部切口。
(2)颅外径路截骨手术
1)眶内侧壁截断及内移手术:先截除鼻中隔的过宽鼻骨及筛窦,然后将部分或全部眶内侧壁和鼻眶缘截断后连同内眦韧带向中心靠拢,用微型钛板固定。两旁的截骨后间隙则进行嵌入植骨。可选用冠状切口进路。
2)U形截骨术:在眶内侧壁、外侧壁、眶下缘和眶底进行截骨,截下骨块呈U形,同时截除中心部过宽的鼻根部及筛窦组织,将眶下部向中心靠拢,结扎固定,并在留剩的两侧骨间隙中进行植骨。本术式适用于Ⅱ度眶距增宽症,且筛板位置较高,及无脑膜膨出的病例。适用于IOD(内眶距)小于40mm的病例。
3)O形截骨术:这是在U形手术的基础上扩大、连同眶上缘及额窦的底部一并截断,向中心拉拢固定的术式,较U形手术彻底,适用于中度眶距增宽而额窦尚未完全发育者。7~8岁内的儿童不宜应用本手术,否则可能造成颅前窝的暴露。
(3)颅内一颅外联合径路的手术方法:基本手术操纵步骤为前额开窗、前额眶上骨桥制备、眼眶截断并向中心靠拢及植骨等步骤。
1)颅腔内径路:二期手术操纵:第一期先截开颅骨,把额叶从颅前窝翻起,同时修补硬脑膜以防止脑脊液外漏;第二期进行眶周截骨术,同时切除鼻部中间的部分骨组织,包括筛板和鼻中隔。
一期手术操纵类似于二期的术式,但又作颅骨矢状缝旁侧切割,可使筛板及嗅觉器不受损伤。在操纵中眼眶截骨必需在眶轴的后侧进行,并尽可能靠近后外侧,但不进入中颅窝,这样便能有效地移动眼球及眼眶。
2)“V”形截骨术:关于中等程度的眶距增宽症的矫正可以施行“V”形截骨术,它包括双侧眼眶周壁及眶底的截骨术,但应保存眶顶壁的完美(Tessier,1973)。
3)中面部劈开手术:用以一期矫正眶距增宽症和中面部分开畸形,行双侧眼眶周壁及腭板正中截骨;手术把分开的面部两侧包括左右两边的上颌骨向内侧移动,以使突起的“V”形上颌弓得到改善,并矫正眶距增宽。
4)组织扩张的作用:当鼻缺损需再造又没有足够的软组织量可运用时,组织扩张关于矫正眶距增宽症可以起到有效的辅助作用。可在术前1个月分别在颧弓区的骨膜下和前额部区的骨膜上置入组织扩张器,可以有效地克复软组织的内在张力并防止术后复发。
并发症及其处理
1.术中出血由于手术范围大,术中良好而有效的止血实属重要。头皮切开的冠状切口出血较多,可以应用一次性塑料头皮止血夹。对年龄较小的患儿,应格外注意术中的出血量,并及时进行输血。
2.角膜损伤在手术中,由于不经意地碰触眼球,或在手术中长时间的眼角膜暴露,可使角膜受到损伤,导致术后发生角膜溃疡,长期不愈时可致形成角膜混浊和白斑,导致视力障碍。术中放置眼球爱护器或隐形眼镜可以爱护角膜不受损伤。手术过程中临时性的上下睑缘缝合亦是爱护角膜的一种方法。
3.脑脊液鼻漏脑脊液鼻漏的发生机会较多,术后会出现鼻腔内流出清亮液体。少量的脑脊液鼻漏,术后1周左右可以自愈;如处理不当,会引起逆行性感染,甚至发生脑炎和脑膜炎。
在截除颅前窝骨组织时,爱护脑组织和精细的脑膜修补是手术成功的关键之一。术中可经过过渡换气以降低颅内压,以有利于良好暴露颅前窝诸结构,包括鸡冠、筛板及蝶骨嵴。对过渡换气后仍不能有效地降低颅内压者,可用20%(0.5~1.Og/kg)甘露醇静脉快速滴注,或放出一些脑脊液,直到颅内压出现明显降低,足以良好地暴露颅前窝为止。如有硬脑膜破裂,则应细致地进行修补,这样可以防止术后脑脊液漏或颅内感染。在手术最后封闭颅腔以前,更应小心检察有无细小的硬脑膜破裂和脑脊液渗漏。

-
不孕症中西医结合治疗
2025-09-21 14:41:00 查看详情 -
杜兴氏肌肉营养不良症
2025-09-21 14:41:00 查看详情


 求购
求购









