- 腰椎穿刺术

腰椎穿刺术
适应症状
 腰椎穿刺术1.中枢神经系统炎症性疾病的诊断与鉴别诊断:包括化脓性脑膜炎、结核性脑膜炎、病毒性脑膜炎、霉菌性脑膜炎、乙型脑炎等。
腰椎穿刺术1.中枢神经系统炎症性疾病的诊断与鉴别诊断:包括化脓性脑膜炎、结核性脑膜炎、病毒性脑膜炎、霉菌性脑膜炎、乙型脑炎等。
2.脑血管意外的诊断与鉴别诊断:包括脑溢血、脑梗死、蛛网膜下腔出血等。
3.肿瘤性疾病的诊断与治疗:用于诊断脑膜白血病,并通过腰椎穿刺鞘内注射化疗药物治疗脑膜白血病。
4.测定颅内压力和了解蛛网膜下腔是否阻塞等。
5.椎管内给药。
禁忌症状
1. 可疑颅高压、脑疝。
2. 可疑颅内占位病变。
3. 休克等危重病人。
4. 穿刺部位有炎症。
 腰椎穿刺术5. 有严重的凝血功能障碍患者,如血友病患者等。
腰椎穿刺术5. 有严重的凝血功能障碍患者,如血友病患者等。
穿刺目的
(一)用于诊断:1、采取脑脊液进行检验。2、测脑压,了解颅内压高低。3、进行脑脊液动力学检查。4、进行脊髓或气脑造影。
(二)用于治疗:1、引流血性脑脊液。2、放除脑脊液,降低颅内压力。3、鞘内注射药物治疗炎症或肿瘤。
穿刺方法
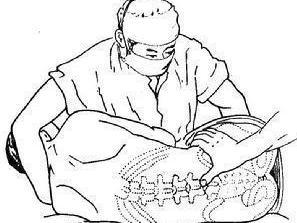
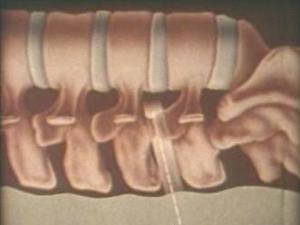 腰椎穿刺术通常取弯腰侧卧位,自腰2至骶1(以腰3-4为主)椎间隙穿刺。局部常规消毒及麻醉后,戴橡皮手套,用20号穿刺针(小儿用21-22号)沿棘突方向缓慢刺入,进针过程中针尖遇到骨质时,应将针退至皮下待纠正角度后再进行穿刺。成人进针约4-6cm(小儿约3-4cm)时,即可穿破硬脊膜而达蛛网膜下腔,抽出针芯流出脑脊液,测压和缓慢放液后(不超过2-3ml),再放入针芯拔出穿刺针。穿刺点稍加压止血,敷以消毒纱布并用胶布固定。术后平卧4-6小时。若初压超过2.94kPa(300mm水柱)时则不宜放液,仅取测压管内的脑脊液送细胞计数及蛋白定量即可。
腰椎穿刺术通常取弯腰侧卧位,自腰2至骶1(以腰3-4为主)椎间隙穿刺。局部常规消毒及麻醉后,戴橡皮手套,用20号穿刺针(小儿用21-22号)沿棘突方向缓慢刺入,进针过程中针尖遇到骨质时,应将针退至皮下待纠正角度后再进行穿刺。成人进针约4-6cm(小儿约3-4cm)时,即可穿破硬脊膜而达蛛网膜下腔,抽出针芯流出脑脊液,测压和缓慢放液后(不超过2-3ml),再放入针芯拔出穿刺针。穿刺点稍加压止血,敷以消毒纱布并用胶布固定。术后平卧4-6小时。若初压超过2.94kPa(300mm水柱)时则不宜放液,仅取测压管内的脑脊液送细胞计数及蛋白定量即可。
1. 嘱患者侧卧于硬板床上,背部与床面垂直,头向前胸部屈曲,两手抱膝紧贴腹部,使躯干呈弓形;或由助手在术者对面用一手抱住患者头部,另一手挽住双下肢腘窝处并用力抱紧,使脊柱尽量后凸以增宽椎间隙,便于进针。
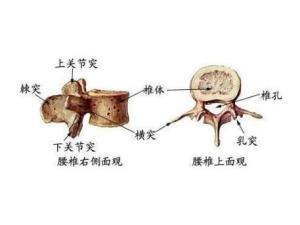
2. 确定穿刺点,以髂嵴连线与后正中线的交会处为穿刺点,一般取第3-4腰椎棘突间隙,有时也可在上一或下一腰椎间隙进行。
3. 常规消毒皮肤后戴无菌手套与盖洞贴,用2%利多卡因自皮肤到椎间韧带逐层作局部浸润麻醉。
4. 术者用左手固定穿刺点皮肤,右手持穿刺针以垂直背部的方向缓慢刺入,成人进针深度约为4-6cm,儿童则为2-4cm。当针头穿过韧带与硬脑膜时,可感到阻力突然消失有落空感。此时可将针芯慢慢抽出(以防脑脊液迅速流出,造成脑疝),即可见脑脊液流出。
 腰椎穿刺术(7)5. 在放液前先接上测压管测量压力。正常侧卧位脑脊液压力为0.69-1.764kPa或40-50滴/min。若了解蛛网膜下腔有无阻塞,可做Queckenstedt试验。即在测定初压后,由助手先压迫一侧颈静脉约10s,然后再压另一侧,最后同时按压双侧颈静脉;正常时压迫颈静脉后,脑脊液压力立即迅速升高一倍左右,解除压迫后10-20s,迅速降至原来水平,称为梗阻试验阴性,示蛛网膜下腔通畅。若压迫颈静脉后,不能使脑脊液压力升高,则为梗阻试验阳性,示蛛网膜下腔完全阻塞;若施压后压力缓慢上升,放松后又缓慢下降,示有不完全阻塞。凡颅内压增高者,禁作此试验。
腰椎穿刺术(7)5. 在放液前先接上测压管测量压力。正常侧卧位脑脊液压力为0.69-1.764kPa或40-50滴/min。若了解蛛网膜下腔有无阻塞,可做Queckenstedt试验。即在测定初压后,由助手先压迫一侧颈静脉约10s,然后再压另一侧,最后同时按压双侧颈静脉;正常时压迫颈静脉后,脑脊液压力立即迅速升高一倍左右,解除压迫后10-20s,迅速降至原来水平,称为梗阻试验阴性,示蛛网膜下腔通畅。若压迫颈静脉后,不能使脑脊液压力升高,则为梗阻试验阳性,示蛛网膜下腔完全阻塞;若施压后压力缓慢上升,放松后又缓慢下降,示有不完全阻塞。凡颅内压增高者,禁作此试验。
6. 撤去测压管,收集脑脊液2-5ml送检;如需作培养时,应用无菌操作法留标本。
7. 术毕,将针芯插入后一起拔出穿刺针,覆盖消毒纱布,用胶布固定。
8. 术后患者去枕俯卧(如有困难则平卧)4-6h,以免引起术后低颅压头痛。
腰椎穿刺前应注意如局部皮肤、软组织、骨有炎症时不可穿刺;颅内明显压力增高有脑疝迹象者不能穿刺;病情危重处于休克或濒于休克者不能穿刺;有脊髓压迫症状病、脊髓功能已处于完全消失的临界状态不可穿刺。穿刺术后预防头痛、脑疝形成和感染的发生。
临床治疗
蛛网膜下腔出血后继发的脑损伤常表现为以下几点:
(1)颅底或脑室内血液凝固使脑脊液回流受阻,出现急性阻塞性脑积水,血红蛋白及含铁血黄素沉积于蛛网膜颗粒也可导致脑脊液回流受阻,出现交通性脑积水和脑室扩张。
(2)蛛网膜下腔红细胞崩解释放各种炎症物质引起化学性脑膜炎,脑脊液增多使颅内压增高。
(3)血液释放的血管活性物质和组织胺可刺激血管和脑膜,引起血管痉挛。
(4)血液可刺激钙离子通道的开放,使细胞内代谢紊乱,严重者可导致神经细胞的凋亡。
放脑脊液疗法有以下作用:
(1)可排除血性脑脊液中的游离激肽、5_HT等炎性物质,减少脑脊液中胶原蛋白的含量,降低红细胞对蛛网膜下腔的刺激,脑积液的理化成分逐渐恢复正常。
(2)引流颅内脑脊液后,颅内压降低,加快疼痛的缓解。
(3)改变脑脊液的动力学,促进脑脊液的流动,降低脑积水的发生,同时避免蛛网膜的粘连。
并发防治
(一)血性脑脊液问题:
腰椎穿刺针误伤椎管内静脉丛所致的血性脑脊液问题,是腰椎穿刺中最常见的并发症之一。其发生常由于经验不足,进针过深,误伤了椎管内的静脉丛所致。如不立即鉴别,则易与病理性血性脑脊液发生混淆。如因穿刺误伤出血常可很快地自行停止`但个别出血较多的病人,因血液刺激腰能神经根而出现短橄性的腰腿痛等症状,只需给予一般对症处理。
(二)低颅内压综合征:
指侧卧位脑脊液压力在0.58-0.78kPa(60-80mm水柱)以下,较为常见。多由于所用腰椎穿刺针过粗,穿刺技术不熟练或术后下床过早,使脑脊液自脊膜上的腰椎穿刺针眼处外流过多,而导致颅内压力过低所致。根据病人坐位时头痛明显加重,严重时尚可伴有恶心、呕吐或眩晕,平卧或头低时头痛等不适即可减轻或缓解等情况可确诊。少数尚可出现意识障碍、精神症状、脑膜刺激征等,约持续一至数日。穿刺后严格要求病人去枕平卧或俯粼怡乡小时的卧床制度,常可防止这类并发症的发生。如已发生,除嘱病员继续平卧和多饮开水外,还可酌情静注蒸馏水10-15ml或静滴5%葡萄盐水500-1000ml,1-2次/d,数日,常可治愈。也可再次腰穿在椎管内或硬脊膜外注入生理盐水20-30ml,消除硬脊膜外间隙的负压以阻止脑脊液继续漏出。
(三)原有脊神经根和脊笛症状的突然加重:
多见于脊髓压迫症,腰椎穿刺放液后,由于脑脊液的浮力和衬垫作用有斯降低,促使病变对其附近的脊髓或脊神经根的压迫有所加剧,致使原有的神经根性疼痛、截瘫和大小便障碍等脊髓、脊神经根症状突然加重,特别是在脊嫂压谁病人中更易发生,对高颈髓段压迫性病变病凡更要警惕呼吸困难,甚至呼吸突然骤停等严重并发症的发生,故在配合医生腰椎穿刺时,护士要严密观察病人的呼吸和脉搏。
(四)脑疝的形成或加剧:
在颅内压力增高,特别是后颅凹或颜叶占位性病变,腰椎穿刺时一次放液较多、较快,或腰穿后未严格遵守卧床制度,较易发生此种并发症。严重者可突然呼吸停止,意识不清或抽搐,甚至心跳随即停搏。这是由于腰椎穿刺放液后颅腔与脊髓腔之间的脑脊液压力上的动力学年衡突然发生了改变。这种并发症,可在穿刺当时或穿刺后数小时内发生。如术中发现颅内压力较高则应停止放液,只用脑脊液压力管中所存的脑脊液化验即可。术后嘱病人严格遵守卧床制度,12~24小时内应注意观察意识情况、呼吸、脉搏、血压、暄孔和肢体运动等变化。必要时可酌情予以预防性的高渗脱水利尿剂治疗,防止脑疝的形成或加重。如一旦发生,应立即采取紧急措施,并报告医生,采取头低脚高位,进行人工呼吸,注射呼吸心跳兴奋剂等。迅速协助医生抢枚,使脑疝复位。
(五)马尾神经根损伤:
此类并发症临床上较少见,多与穿刺钎尖偏离人体中线较远或在耦合的中线较远或在偶合的情况下误伤了脊神经根有关。可出现下肢麻木、疼痛或一过性排尿障碍等症状,常可自愈。
(六)术后感染:
术后感染均由于腰椎穿刺器械和物品消毒不严所致。若能严格遵守无菌技术操作是完全可即避免的。
(七)虚性脑膜炎:
这一并发症相当少见。多发生在向脊髓蛛网膜下腔内注入有刺激性的药物之后,病人除有头痛和轻微的脑膜刺激外,可与颅内感染相区别。一般多在术后2~3天内自行消退。
注意事项
1. 严格掌握禁忌证,凡疑有颅内压升高者必须先做眼底检查,如有明显视乳头水肿或有脑疝先兆者,禁忌穿刺。凡患者处于休克、衰竭或濒危状态以及局部皮肤有炎症、颅后窝有占位性病变者均禁忌穿刺。
2. 穿刺时患者如出现呼吸、脉搏、面色异常等症状时,应立即停止操作,并作相应处理。
3. 鞘内给药时,应先放出等量脑脊液,然后再等量转换性注入药液。

-
舌下神经与面神经吻合术
2025-09-20 04:12:37 查看详情 -
中国古代书籍纸墨及印刷术
2025-09-20 04:12:37 查看详情


 求购
求购








