- 输卵管堵塞

输卵管堵塞
疾病分类
按梗阻部位分为
输卵管近端梗阻、输卵管中段梗阻及输卵管远端梗阻。
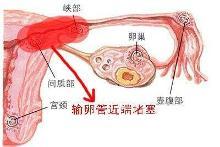
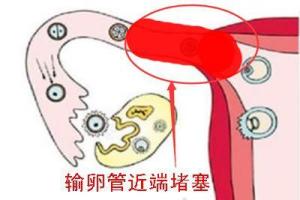
(1)输卵管近端梗阻
输卵管近端梗阻占女性输卵管疾病的10%至25%,这主要归因于结节性输卵管峡部炎,其他的原因还包括慢性盆腔炎、先天性畸形和输卵管痉挛等。结核所致的输卵管损坏可以表现为多种形式,轻者仅表现为微小的梗阻病灶,重者可能发生输卵管近端广泛的梗阻。在输卵管近端存在着生理性括约肌,管腔比较狭窄,因而该部位很可能被粘液栓阻塞。
 输卵管堵塞(2)
输卵管堵塞(2)
(2)输卵管中段梗阻
输卵管结扎是女性最常见的永久性避孕方式。但是,有约1%的女性在输卵管结扎后想通过再通恢复怀孕能力。2253名妇女参加的研究显示,后悔情绪与年龄和婚姻状态存在明显相关。
(3)远端输卵管梗阻
远端输卵管病变占输卵管性不孕的85%。远端输卵管阻塞的病因是盆腔炎和腹膜炎及先前的盆腹腔手术史。
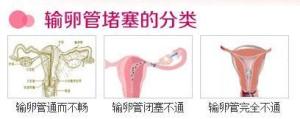
按程度分为
输卵管不全梗阻和输卵管完全梗阻。
病因
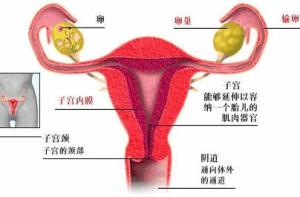
感染
大多数输卵管疾病继发于感染,尤其是盆腔炎症性疾病(PID)。感染的其他可能原因包括阑尾穿孔、流产后感染或手术后并发症,如子宫内膜异位症和外科手术造成的炎症状态,由于粘连可导致输卵管的闭塞。罕见的是,胚胎源性的输卵管缺如,这也是不孕的一个因素,最后病因也可能是医源性的,如输卵管结扎。
 输卵管堵塞
输卵管堵塞
急性PID的发生率在年龄15-19岁妇女每1000人中大约10-13人发病,而年龄在20-24岁时,每1000人增加到20人。性传播疾病的高患病率导致了PID发病率的增加。带宫内节育器的妇女和刮宫后发病率增加,一次、两次和三次PID导致的不孕比率分别是12%、23%和54%。
虽然盆腔炎症性疾病可能由多种微生物引起,但衣原体是引起不孕的主要因素,在应用抗菌治疗之前,对输卵管的损伤可能已经存在,有时感染可能是亚临床型的,诊断和治疗前已经存在输卵管中数月之久,这与淋病奈瑟氏菌引起的PID急性发作形成显明对比。现在高度怀疑衣原体感染是通过免疫病理机制损伤了输卵管的粘膜,而淋病奈瑟氏菌则通过相关的细胞毒性,其他隐性感染的病原菌包括人型支原体和内源性的需氧菌或厌氧菌,发展中国家盆腔结核占输卵管因素不孕的40%。
感染性流产是输卵管因素不孕的另一主要危险因素,术前检查包括细菌性阴道病和宫颈炎,必要时应行培养和血清学检查,术前了解化验结果,人流术后我们常规预防性应用抗生素。
炎症/粘连
虽然目前对潜在小的或轻微的子宫内膜异位症(1期或2期)是否引起不孕有争议,主要发生炎症前状态能导致粘连性疾病引起生育力低下;3期或4期子宫内膜异位症引起强烈的解剖扭曲,这对不孕的影响不容质疑。
外科手术引起的组织创伤也能导致炎症前状态甚至粘连,术后粘连发生率大约为75%,腹腔镜不能防止粘连后遗症的发生。粘连屏障(如防粘连膜)的应用平均可减少50%的粘连发生,粘连的切除将增加不孕的
比率,如果严重疾病存在,体外受精-胚胎移植(IVF-ET)可能是唯一的选择。
病理生理
(1)主要是由于微生物包括各种细菌(葡萄球菌、链球菌、大肠杆菌、淋球菌、变形杆菌、肺炎球菌)、衣原体、支原体及病毒感染盆腔;侵入输卵管黏膜,使黏膜血管扩张、淤血,白细胞聚集,黏膜肿胀,纤维素渗出,而导致输卵管管腔粘连、狭窄、不通。
(2)输卵管周围粘连,输卵管扭曲、僵直及伞端闭锁,导致输卵管狭窄或部分堵塞。
 输卵管堵塞
输卵管堵塞
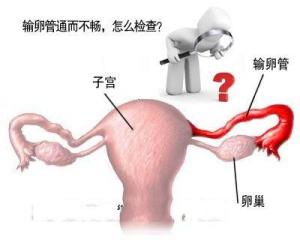
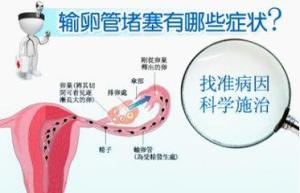
临床表现
一般来说,没有典型症状,最常见的表现是不孕,输卵管是起到运送精子、摄取卵子及把受精卵运送到子宫腔的重要作用,输卵管阻塞,阻碍精子与受精卵的通行,导致不孕或宫外孕,如果是盆腔炎症造成的输卵管梗阻,可以伴有下腹疼痛、腰痛、分泌物增多,性交痛等。
 输卵管堵塞
输卵管堵塞
鉴别诊断
体格检查
病史和体格检查可揭示重要的危险因素,目的是集中在上述所列的潜在病因,体格检查也是如此,指导性问题略述了病人病史的相关方面。
体格检查应当检查感染的征象,应检查有无宫颈炎,仔细检查PID的征象包括宫颈抬举疼和附件触疼;白带增多不应忽视,宫颈分泌物培养是不错的选择;对有宫骶触疼或结节的子宫内膜异位症征象的病人应当经直肠阴道检查;如果病人曾患有此病,衣原体抗体(CAT)的检查应当进行,许多的研究均支持CAT与输卵管疾病的关系,回顾性分析其敏感度和特异性分别是92%、70%。
辅助检查
 输卵管堵塞
输卵管堵塞
如果病人输卵管疾病危险性较低或没有其他不孕的原因,首选HSG。如果病人有较高的危险性或存在该疾病的可能,可考虑腹腔镜评估。输卵管评估的金标准是通过腹腔镜和美兰染料注射。
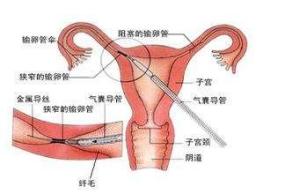
1.输卵管通液,是利用美蓝液或生理盐水自宫颈注入宫腔,再从宫腔流入输卵管,根据推注药液时阻力的大小及液体返流的情况,判断输卵管是否通畅。由于输卵管通液检查其设备简单,操作简便,价格低廉等优点,这种方法在80年代前曾被普遍应用。但是,由于整个过程都依靠医生主观感觉判断,且不能判断输卵管堵塞位置,检查过程中的紧张情绪会导致输卵管痉挛,造成假阳性,近年来,可以在超声监测下手术,提高了准确率,但在临床实际工作中却发现该方法误诊率高,所以不是理想的检查。
2.子宫输卵管造影术(hysterosalpinography,HSG):于20年代时即已被采用,系通过子宫颈管向子宫腔内注入由高原子序数构成的高比重物质(如碘剂,泛影葡胺等),在X线摄片下与周围组织形成明显的人工对比,使管腔显影,能发现输卵管闭塞、输卵管运动功能、以前感染或输卵管子宫内膜异位症引起的粘膜损伤、输卵管积水、输卵管峡部结节、粘连和输卵管异常(如附属瓣膜和憩室),是快速、经济且危险性小的检查。HSG对输卵管闭塞和粘连的敏感性为65%,但疼痛引起的输卵管痉挛可以造成假阳性,而疼痛、感染和造影剂侵入到血管系统是罕见的并发症。
3.输卵管镜:是一种对输卵管的管腔内结构进行显像的方法,检查时需要应用到一种硬质的输卵管镜,能够评价输卵管的整个长度及全程输卵管的粘膜及通畅情况,检查过程中可行输卵管的再通术,因此对近端输卵管阻塞有潜在的治疗作用,但输卵管镜对技术和设备的要求较高,所以目前使用不是很广泛,此外,输卵管镜检查也可以通过经阴道注水腹腔镜路径进入腹腔。
4.腹腔镜检查:通过子宫导管向子宫腔注入美蓝,经腹腔镜观察美蓝经输卵管伞端溢入盆腔,即为通畅;如有输卵管近端堵塞(输卵管间质部及峡部)则见不到美兰液经输卵管伞端溢入腹腔,如为输卵管远端堵塞(输卵管壶腹部及伞部)则可见输卵管伞端及壶腹部扩张增粗并蓝染,但没有美蓝流体流自输卵管伞端并流入腹腔。腹腔镜可直视输卵管梗阻部位及周围的粘连情况并可同时对粘连进行分离治疗,是诊断输卵管梗阻的金标准,但需全身麻醉并且需手术治疗,目前不是普遍采用,仅用于输卵管通液或造影提示输卵管有异常的患者。
5.注水腹腔镜:是近年来开展的新技术,是使用小型内镜从后穹窿路径探查整个盆腔,操作过程中要求病人采取膀胱截石位。检查时所使用的水溶性膨胀剂可以使子宫以及输卵管-卵巢的结构在背面观时被
充分的暴露。在整个操作过程中,由于不断的滴注生理盐水,卵巢和输卵管始终处于悬浮状态。该项技术的优点在于它有可能被应用于门诊并且更加微创;而缺点是不能对整个腹腔和盆腔的状况进行评估,此外还有损伤肠管的可能,发生率大概在0.65%。
治疗预后
当作出治疗的决定时,对生育全面评估是很重要的。辅助生育技术(ART)和手术是治疗的两个主要选择,这里讨论的ART阶梯治疗包括开始为克罗米芬(CC)/人工受精(IUI)、进一步是促性腺激素/IUI、然后是体外受精胚胎移植(IVF-ET)。手术的选择包括子宫镜输卵管的成形术、腹腔镜粘连的分解、伞端整形术或输卵管的造口以及输卵管的复通。
 输卵管堵塞
输卵管堵塞
输卵管损伤的类型与程度不同治疗的方法也不同,治疗方法的选择主要取决于患者的年龄、卵巢功能以及是否合并男性不孕的因素。输卵管功能的评估必须因人而异,丰富扎实的基本知识使得临床医生成功地选择运用各种治疗方案,在获得最大妊娠率的可能性同时,使病人情绪和财力压力降到最小。如果腹腔镜显示没有任何病理情况,根据先前治疗情况、当前实验室检查和患者的大胆或保守治疗意愿应当给予几个周期CC/IUI或促性激素/IUI;小的或轻微的子宫内膜异位症应当去除和/或切除,紧接着就如上述所说给予诱发排卵/IUI;如果发现有严重的子宫内膜异位症(3期或4期),病人应当直接行IVF-ET;如果成功行输卵管卵巢粘连分解,病人可先进行IUI,如果不成功,病人应当经IVF-ET以获得最高的妊娠率。较之手术,IVF可以给双侧输卵管多部位阻塞或者重度盆腔粘连的患者带来更多的益处。
绝大多数生殖手术都是在腹腔镜下完成的,和开腹手术相比,腹腔镜手术的风险比较低,术后疼痛比较轻,但是在腹腔镜手术中要注意对组织进行处理的过程中操作轻柔、止血充分、切除谨慎,并且最好使用锐器进行组织分离,避免应用电能或者激光,因为热损伤会加重组织的粘连,缝合技术也应该尽量少的应用,而在必须缝合时则应该选用质量好的不会引起不良反应的缝合材料,同时要尽量避免组织的挛缩,一般用双极电
凝来止血。
输卵管近端阻塞的治疗
输卵管近端梗阻占女性输卵管疾病的10%至25%,近段输卵管梗阻的复通可采用宫腔镜下COOK导丝复通术或输卵管部分切除再吻合术,宫腔镜下导丝复通是通过宫腔镜下将COOK导丝插入输卵管间质部进行输卵管通液,通过导丝套管的分离、扩张作用及液体的冲击作用复通输卵管的间质部及峡部,手术操作简单,但费用较贵,约85%的近端输卵管阻塞可以通过近端导丝疏通得到解决,但术后妊娠率报道差异较大,12%-39%,宫外孕的发生率为2%-9%。如果不能进行导丝复通的患者,可以寻找梗阻部位进行输卵管部分切除吻合术。
输卵管中段梗阻的治疗
中段输卵管病变是指输卵管中间部位阻塞或缺失性改变,引起疾病的原因为输卵管妊娠与输卵管绝育,输卵管吻合术(tubal reanastomosis)是输卵管中段梗阻的常用手术方法,是在腹腔镜下切除输卵管阻塞部分并吻合输卵管两断端。国外报道输卵管吻合术的术后妊娠率为74%-81%,宫外孕发生率为4.8%。
远端输卵管阻塞的治疗
远端输卵管病变占输卵管性不孕的85%。远端输卵管阻塞的病因是盆腔炎和腹膜炎及先前的盆腹腔手术史。
(1)输卵管造口术
输卵管造口术(salpingostomy)是解决输卵管远端梗阻致不孕的常用方法之一。但是由于梗阻的输卵管常伴输卵管腔纤毛组织的严重破坏,及输卵管肌层蠕动能力的损伤,因此,术后妊娠率仅在30%左右,决定手术成功与否的因素除了操作技巧外还与输卵管的破坏程度有关。子宫内膜异位症、阑尾炎等形成的输卵管外部粘连,输卵管本身的纤毛细胞及粘膜皱褶未受损伤,术后妊娠率相对较高;相反,由衣原体、淋球菌或结核杆菌感染造成的输卵管梗阻,往往造成输卵管内膜的严重破坏,输卵管造口术的效果就比较差。
输卵管远端积水可分为薄壁与厚壁两种类型,前者虽积水很大,但因管腔纤维化不明显,因此术后伞端再生及活动能力较强,术后妊娠率也相对较高;而厚壁积水者因管壁增厚,纤维化明显,术后伞端再生能力减弱,妊娠率随之明显下降。
(2)输卵管伞成形术
输卵管伞端成形术(Fimbrioplasty):这一部分内容是指那些还没有完全闭合形成积水的输卵管伞端粘连的分解或扩张狭窄的输卵管。相对来讲,这部分患者输卵管的损伤较完全闭锁或积水形成者明显轻微。因此,手术的效果也比较显著。如果没有明显的输卵管和卵巢周围粘连,分离后的伞端粘膜良好,80%以上的患者可在术后获得宫内妊娠。但如果输卵管与卵巢或周围组织形成致密的粘连,分离后创面巨大,则手术的预后较差,术后自然受孕率下降,宫外孕风险增加。当输卵管远端和近端阻塞同时存在,手术成功率为5%或更少。
(3)输卵管切除术
 输卵管堵塞研究表明输卵管积水对体外受精-胚胎移植的有害作用,可能的作用机制是积水的输卵管中的毒素可以逆流进入宫腔,损害移植的胚胎。回顾性研究的分析表明输卵管积水患者体外受精怀孕的成功率是其它原因输卵管不孕患者的一半,怀孕失败率却加倍。为了提高移植的成功率,这种病人移植之前应该切除输卵管。然而,对于仅仅从子宫输卵管造影中可见积水的轻症病人来说切除是否必要尚无定论。输卵管切除的手术操作应紧贴输卵管管芯,避免损伤卵巢血供,影响卵巢功能,此外与IVF相关的输卵管积水处理方法有抽吸积水,输卵管造口术,近端输卵管结扎。
输卵管堵塞研究表明输卵管积水对体外受精-胚胎移植的有害作用,可能的作用机制是积水的输卵管中的毒素可以逆流进入宫腔,损害移植的胚胎。回顾性研究的分析表明输卵管积水患者体外受精怀孕的成功率是其它原因输卵管不孕患者的一半,怀孕失败率却加倍。为了提高移植的成功率,这种病人移植之前应该切除输卵管。然而,对于仅仅从子宫输卵管造影中可见积水的轻症病人来说切除是否必要尚无定论。输卵管切除的手术操作应紧贴输卵管管芯,避免损伤卵巢血供,影响卵巢功能,此外与IVF相关的输卵管积水处理方法有抽吸积水,输卵管造口术,近端输卵管结扎。
输卵管积水抽吸可以通过经阴道针在超声指引下抽吸来进行,在体外受精之前或者卵细胞回输的时候均可。这种方法的效能不详,积液也会在排水后重新累积,复发快。
输卵管造口术尤其适合年轻,输卵管积水轻的患者,她们通常不希望切除输卵管而丧失自然受孕的能力。当然,这有再次积水及术后宫外孕的风险。
(4)附件周围的粘连的处理
输卵管卵巢粘连松解术(salpingo-ovariolysis):是指分解卵巢和输卵管之间以及一切附件周围的粘连。输卵管周围粘连干扰了输卵管的拾卵功能和配子运输功能,如果卵巢周围粘连形成,还会抑制卵子的排出。输卵管卵巢粘连分解术使累积妊娠率增加三倍,如果为轻度膜状粘连,则术后妊娠率良好(24个月,60%),但是如果粘连致密,则结局很差,这些病人最好采取IVF。
疾病预防
(1)注意生殖系统的清洁卫生,预防各种病原体(特别是性传播疾病)的感染是最关键的,人工流产术、分娩术、取放置宫内节育器,及其他宫腔手术时,应进行严格消毒,避免不适当的宫腔操作,避免不洁性生活,避免经期同房,反复输卵管通液术等。
 输卵管堵塞
输卵管堵塞
(2)积极根治肺结核、淋巴结核,以防感染盆腔结核。
(3)女性一旦患有附件疾病,应遵守治疗原则,采取积极态度,彻底治疗,尽快控制病情,防止转为慢性。
(4)加强锻炼,增强抗病能力。[1]

-
汽车回油管怎么判断堵塞?
2025-10-02 06:06:20 查看详情


 求购
求购









