- 皮脂腺癌

皮脂腺癌
疾病概述
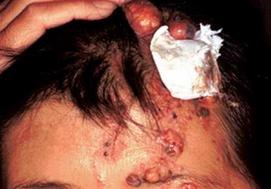 皮脂腺癌皮脂腺癌是罕见的皮肤附件恶性肿瘤,仅占原发性皮肤恶性肿瘤的0.7%~1.3%。多见于老年人,男女发病率相仿,好发于眼睑、面部、头皮等处,其他部位较少见。临床上多表现为黄色结节状块物,质地坚实,直径大小多在2cm以内;肿瘤中央有凹陷性溃疡,溃疡周围隆起的皮肤常完好。皮脂腺癌一般发展缓慢,病程自数月至数年不等,有长达30多年者。少数肿瘤生长迅速,可溃破呈菜花样块物,常伴继发性感染及区域淋巴结转移;少数患者发生血播散,肺为常见转移部位。诊断主要藉病理检查才能确诊。治疗以手术切除为主。一般应作广泛切除及区域淋巴结清除术。但发生于面部的皮脂腺癌,常受解剖条件限制而使切缘距肿瘤边缘较近,对此可补充术后放疗,单纯放疗效果不佳,仅起姑息作用。对无法手术的晚期病人可试用联合化疗,药物同汗腺癌,效果亦不满意
皮脂腺癌皮脂腺癌是罕见的皮肤附件恶性肿瘤,仅占原发性皮肤恶性肿瘤的0.7%~1.3%。多见于老年人,男女发病率相仿,好发于眼睑、面部、头皮等处,其他部位较少见。临床上多表现为黄色结节状块物,质地坚实,直径大小多在2cm以内;肿瘤中央有凹陷性溃疡,溃疡周围隆起的皮肤常完好。皮脂腺癌一般发展缓慢,病程自数月至数年不等,有长达30多年者。少数肿瘤生长迅速,可溃破呈菜花样块物,常伴继发性感染及区域淋巴结转移;少数患者发生血播散,肺为常见转移部位。诊断主要藉病理检查才能确诊。治疗以手术切除为主。一般应作广泛切除及区域淋巴结清除术。但发生于面部的皮脂腺癌,常受解剖条件限制而使切缘距肿瘤边缘较近,对此可补充术后放疗,单纯放疗效果不佳,仅起姑息作用。对无法手术的晚期病人可试用联合化疗,药物同汗腺癌,效果亦不满意
症状体征
多发生于老年男性患者,主要发生于上眼睑睑板(75%),由眼睑麦氏(Meibomian)腺和蔡氏(Zeis)腺发生,但也可以发生于含皮脂腺的任何部位,除眼睑腺最多见外,其次为头,颜面和头皮,躯干,偶亦发生于外阴,外听道,跖部,手足背部,喉/咽和口腔,发生于眼睑处者可起源于睑腺小叶或导管,或称眼睑睑板腺癌,我国多见,上睑比下睑发病率高,转移率较高,常可见到广泛转移,20%~30%可发生致命性转移,而少数发生于其他部位者可发生局部转移,肿瘤为单个深在无自觉症状的斑块,黄或橙黄色,坚实性结节或斑块,直径常小于2cm,但可达5cm甚至20cm,顶部中央破溃成凹陷性溃疡,一般发展较慢,如增长迅速,可形成菜花样,伴继发性感染,并常见区域性淋巴结转移,发生眼睑以外的其他部位者,常为单个淡红色结节,直径1~4cm,甚或更大,本病亦可见于Muir-Torre综合征。[1]
疾病病因
(一)皮脂腺癌的发病原因
本病为皮脂腺的原发肿瘤,致癌因素尚不明。动物实验中,有在大鼠外耳道的皮脂腺或皮肤上用化学致癌物质诱发皮脂腺癌成功者。
(二)皮脂腺癌的发病机制
皮脂腺癌基本病变为癌细胞含有脂质,大小不等、形成不规则的皮脂腺小叶,无包膜。小叶周围部分多为未分化的基底细胞,小叶中央仍可见皮脂腺细胞,而异形皮脂腺细胞则混在其中。间质为结缔组织。按分化程度瘤细胞分两型。
1.未分化癌细胞 与基底细胞相比,胞浆较多,嗜酸性,细胞和胞核的大小和形状不一,核分裂象多见。
2.较分化癌细胞 胞浆丰富,有小空泡。胞核明显异型。
诊断检查
组织病理检查:真皮内出现散在由程度不等的非典型性多角细胞构成的肿瘤小叶,被缺乏明显结缔组织增生的纤维血管基质所分隔,小叶含皮脂腺细胞和很多未分化细胞,细胞大小形态很不一致,有很多核分裂象,胞浆嗜酸性,核亦较皮脂腺上皮瘤的核淡,通常未分化癌细胞多在小叶周围,较分化癌细胞大多在小叶中央,间质为结缔组织。
诊断鉴别
诊断
根据临床表现,皮损特点,组织病理特征性即可诊断。
1.临床特点 老年男性,发生于眼睑,头皮处的黄,橙色坚实性结节或斑块,顶部可有凹陷性溃疡。
2.病理诊断。
鉴别诊断
临床上需与皮脂腺瘤,老年皮脂腺增生,皮脂腺痣,皮肤结核,孢子丝菌病等鉴别,当肿瘤破溃呈菜花样增长时,易与鳞癌混淆,单靠临床鉴别困难,需作病理检查,方能加以区别。
并发症
本病为皮脂腺的原发肿瘤,致癌因素尚不明。本病属于恶性疾病,可并发皮肤的破溃、坏死合并细菌感染者可随血液循造成继发性的化脓性感染,甚至脓毒血症。同时癌细胞也可进行转移,如转移到肝可造成继发性肝癌。转移到肺则可并发继发性肺癌,临床特点呈多样性发展。
治疗方案
本病恶性程度高。对放射线治疗不敏感。早期局限时,手术切除后预后较好。晚期已侵及邻近组织,手术后极易复发。由于皮脂腺癌与睑板腺囊肿极相似,因此对老年人睑板腺囊肿应作病理检查,对切除后复发者更应警惕。中西医结合,配合中药人参皂苷rh2治疗,减轻放化疗毒副作用,提高免疫力,从根本上控制病情。
本病病程较慢,应争取及早治疗,预后较佳。眼睑上的肿瘤可楔形手术切除。最好用Mohs显微外科进行切除。但因其好发于头皮和面部,广泛切除往往受限制,术后局部复发。倘能彻底切除并作区域性淋巴结清除,预后较好。切除后复发再次手术困难。向附近淋巴结转移者,可考虑放射治疗。对不适宜手术的患者可考虑用塞替哌、亚胺醌、氟尿嘧啶等化学药物治疗。生物免疫技术是一种全新、特异、有效的治疗肿瘤的手段。与手术、当化疗联合,能清除手术、放化疗不能清除的癌细胞,最大限度防止癌症复发转移,同时它还能降低放化疗的副作用,修复提高病人的免疫系统,增强患者免疫能力,极大地缓解患者的治疗痛苦,有效地延长患者的生存时间,提高患者生存质量。
预后
本病发展较慢,应争取及早治疗,预后较佳。但因其好发于头皮和面部。广泛切除往往受到限制,术后常局部复发。倘能彻底切除并作区域性淋巴结清除,预后较好。

-
保留性神经的前列腺癌根治术
2025-09-29 08:00:53 查看详情


 求购
求购









