- 阴道鳞状上皮癌

阴道鳞状上皮癌
病因
慢性刺激(25%):
原发性阴道鳞癌常发生于后穹隆,认为可能与子宫脱垂患者长期使用子宫托有关,子宫托的长期刺激可能会导致阴道癌,但由于使用子宫托的病例不多,且阴道癌发生率不高,而很少列为致病因素。
盆腔放射治疗 (15%):
原发性阴道癌约有20%的患者曾经有盆腔放射治疗史,大宗资料表明宫颈癌经放射治疗后,有0.180%~1.545%发生原发性阴道癌,一般认为宫颈癌放射治疗后10~40年可发生阴道细胞结构不良或阴道癌,40岁以下盆腔放射治疗的妇女,阴道癌的发生率较高。
病毒感染 (10%):
由于人类乳头状瘤病毒(HPV)在宫颈癌的病因中可能起着重要作用,而且有1%~3%的宫颈癌瘤患者可同时或迟些发生阴道癌,因此乳头状瘤病毒,尤其是16和18型可能被认为是这些癌瘤的启动因子。
免疫抑制 (12%):
凡先天性或后天性获得性和人工性的免疫抑制患者,癌瘤的发生率较高,阴道癌瘤亦不能例外,其发生率在免疫抑制患者较高。
雌激素缺乏 (10%):
阴道鳞癌好发于年迈的妇女,可能与绝经后雌激素水平低下,导致阴道黏膜上皮萎缩,为致癌因子创造了有利的条件有关。
发病机制
1.原发性阴道鳞状上皮癌随病灶的发展可分为:原位癌,早期浸润癌和浸润癌。
(1)原位癌:当阴道上皮内肿瘤的非典型增生发展严重,累及整个上皮时,但未穿透基底膜,谓之原位癌,其症状与体征与上皮内肿瘤同。
(2)阴道微小浸润癌:由于阴道微小浸润癌临床上罕见,多数在研究上皮内肿瘤时发现,故此类癌的研究较肤浅,尽管如此,一般认为阴道微小浸润癌应是上皮层的癌瘤突破其底部的基底膜,再向其下的间质内浸润,其浸润深度小于3mm,间质内血管和淋巴管未受侵犯,肉眼观察病灶的表现与上皮内肿瘤的表现相同。
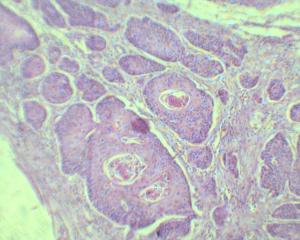
(3)阴道浸润性鳞状上皮癌:
①大体:大多数肿瘤形成外生性包块,一半肿瘤形成溃疡,随之可出现乳头状,菜花状等病灶,多位于阴道后壁上1/3处,肿瘤时常穿透阴道壁,浸润子宫旁组织,直肠和膀胱,手术的病例有12%淋巴结被侵袭。
②镜下:阴道鳞状细胞癌与其他部位的鳞状细胞肿瘤一样,通常这些肿瘤包含具有组织性缺乏和细胞内聚力缺失的多形鳞状细胞,核染色过深及非典型有丝分裂,它们表现为具有鳞状细胞珠及细胞间桥的角化细胞。
2.在宫颈肿瘤治疗5年后发生阴道癌有3个可能的机制
(1)宫颈肿瘤治疗后在阴道上皮有残余病灶。
(2)由于HPV感染使下生殖道易于发生癌变。
(3)放射治疗使下生殖道易于发生癌变。
3.转移方式 阴道黏膜的淋巴管和血管均极为丰富,黏膜下结缔组织疏松,此结构导致阴道癌的转移方式主要是淋巴转移和直接浸润邻近器官和组织。
(1)淋巴转移:依解剖部位,阴道上1/3的淋巴引流入盆腔淋巴结,下1/3引流入腹股沟淋巴结,中1/3则即可引流入盆腔淋巴结,又可引流入腹股沟淋巴结,因此,随阴道癌灶的位置不同,其淋巴转移有所不同,由于位于阴道各种部位的阴道癌都可能发生淋巴结转移,因此,要强调对大多数病人进行区域性治疗的重要性。
 阴道鳞状上皮癌(2)直接浸润:阴道前壁癌灶可累及尿道和膀胱;后壁病灶可累及直肠或直肠旁组织;侧壁病灶常向阴道旁浸润,上1/3和下1/3病灶可分别累及宫颈和外阴。
阴道鳞状上皮癌(2)直接浸润:阴道前壁癌灶可累及尿道和膀胱;后壁病灶可累及直肠或直肠旁组织;侧壁病灶常向阴道旁浸润,上1/3和下1/3病灶可分别累及宫颈和外阴。
(3)血行转移:常发生于晚期病例,经血液远处转移,如转移到肺,肝脏及骨骼等器官,血源性转移通常发生较晚,最常见经血液转移的组织是肺。
症状
1.症状 有10%~20%的阴道上皮内肿瘤或早期浸润癌可无明显的症状,或仅有阴道分泌物增多和接触性出血和不规则出血或可及包块,这种包块可以表现为向外生长或形成溃疡,呈浸润性生长,随着病程的发展,阴道癌灶的增大,坏死,可出现阴道排恶臭液,无痛性阴道出血,当肿瘤向周围器官和组织扩展时,可出现相应的症状,累及尿道或膀胱可出现尿频,尿急,血尿和排尿困难;累及直肠可出现排便困难或里急后重;阴道旁,主韧带,宫骶韧带受侵犯时,可出现腰骶部的疼痛等。
2.体征 阴道鳞状上皮癌好发于阴道上1/3的后壁和下1/3的前壁,阴道上皮内肿瘤或早期浸润癌病灶可仅为糜烂状,一般浸润癌病灶多为外生型,以乳头状或菜花型为常见,也可以溃疡型,扁平状黏膜下型或阴道旁的浸润型的形式出现,早期阴道病灶较局限,较晚可出现全阴道,阴道旁,主韧带和宫骶韧带的浸润,膀胱或尿道的阴道瘘或直肠阴道瘘,以及腹股沟,盆腔,锁骨上淋巴结的转移,甚至远处转移。
临床分期
阴道癌的分期是采用FIGO分期系统,这种临床分期系统是根据临床物理检查,胸片,膀胱镜检查,直肠镜检查及骨骼放射线检查,淋巴管造影,CT,MRI或手术分期的资料并不改变临床分期,AJCC建议了一个TNM分期系统,这一系统极少应用,阴道癌FIGO分期如下:
0期:原位癌,上皮内癌。
Ⅰ期:癌瘤局限于阴道壁。
Ⅱ期:癌已侵及阴道下组织,但尚未达盆壁。
Ⅲ期:癌已达盆壁。
Ⅳ期:癌已超出真骨盆或临床已累及膀胱,直肠黏膜,但泡样水肿不应属于Ⅳ期。
Ⅳa期:肿瘤侵及邻近器官或直接扩展出真骨盆。
Ⅳb期:肿瘤扩散至远处器官。
检查
1.诊断性刮宫 了解宫颈管内膜,宫内膜有无癌灶的存在。
2.组织活检和阴道细胞学的检查 凡阴道壁上有可疑组织均需进行活检以定性,对无明显病灶的患者,可行阴道细胞学检查,其阳性率可从10%~42%。
3.血清免疫学检查 术前行CEA,AT-4和CA125检查,有利于对治疗后的预后评估和随诊监测。
41.内镜检查 凡病期较晚者,均需行尿道-膀胱镜,直肠-乙状结肠镜检查,以排除癌灶侵犯这些器官。
5.影像学检查 有条件者均需在治疗前行此项检查,包括B超,CT,磁共振(MRI),静脉肾盂造影和胸片检查。
诊断
原发性阴道鳞状细胞癌的诊断根据国际妇产科联合会制定:①宫颈和外阴未见癌肿;②距浸润性宫颈癌的手术治疗5年后,距宫颈原位癌术后2年,距接受放射治疗的宫颈癌则应是10年。
阴道癌时常在第1次检查时误诊,尤其是当病变较小和位于阴道的下2/3时,因为窥器的叶片遮盖了病变组织,Frick等报道了52例阴道癌中至少 10例在第1次检查中误诊,窥器应旋转退出使阴道前后壁的病变不被遗漏,对于肉眼可见的病变局部活检可明确诊断,对于阴道巴氏涂片阳性,无法解释的阴道出 血和阴道上端出现的溃疡性红斑的病人应行仔细地阴道镜检查和整个的阴道壁碘涂,阴道镜下活检不能明确诊断时,有必要行部分阴道切除明确诊断是否存在隐匿性 浸润癌,尤其是曾行子宫切除的病人,当手术关闭阴道穹隆时把一些阴道上皮细胞包埋在内,是发生癌变的危险因素,Tjalma报道了自1974~1999年 在NGOC住院的55例原发性鳞状细胞癌病人,平均年龄为58岁(范围为34~90岁),平均随访时间为45个月(0.6~268个月),62%的病人因 阴道分泌物增多而就诊;16%因阴道细胞学检查阳性而就诊;13%因感阴道有肿物而就诊;4%因盆腔疼痛而就诊;2%因排尿困难而就诊;3%因其他伴随症 状而就诊,大部分病人都误诊,平均误诊时间为4个月(范围3~12个月),妇科检查时肿瘤大小在4~115mm,平均直径为39mm,53%病人的病变在阴道的上1/3,16%在阴道的下1/3,7%在阴道的中1/3,13%布满整个阴道,病变在阴道前壁者占24%,在阴道后壁者占47%,阴道前后壁皆有者占29%。
对于病理已确诊的浸润性阴道癌应检查血常规,生化全套,胸片,膀胱镜及直肠镜检查,对于一些病人也需要行钡灌肠或骨骼放射检查,CT及MRI检查可以判断是否转移。
鉴别
1.阴道上皮萎缩 老年妇女雌激素缺乏造成阴道上皮萎缩,阴道上皮细胞学检查可怀疑阴道癌,阴道上皮组织学检查因整个上皮由基底细胞或亚基底细胞构成和上皮顶层细胞缺乏糖原,碘试验阳性,与阴道上皮肿瘤相似,整个上皮较薄,细胞间的连接和本身的结构正常,细胞核为单核,无核分裂。
 阴道鳞状上皮癌2.阴道HPV感染 HPV感染引起的阴道尖锐湿疣在肉眼下很难与阴道鳞状上皮癌区分,病理见尖锐湿疣可有轻~中度不典型增生,而它们有过度角化,棒状棘皮网脚与管状基质乳头分离,胞浆内空泡变性伴胞膜增厚广泛存在,胞核深染,电镜下可能见到HPV颗粒。
阴道鳞状上皮癌2.阴道HPV感染 HPV感染引起的阴道尖锐湿疣在肉眼下很难与阴道鳞状上皮癌区分,病理见尖锐湿疣可有轻~中度不典型增生,而它们有过度角化,棒状棘皮网脚与管状基质乳头分离,胞浆内空泡变性伴胞膜增厚广泛存在,胞核深染,电镜下可能见到HPV颗粒。
3.阴道结核性溃疡 可表现为阴道流血性分泌物,但结核性溃疡少见,病变发展较慢,初为局限性小结节,破溃后形成浅表溃疡,形状不规则,局部淋巴结增大,分泌物涂片可能找到结核菌,身体其他部位可有结核症状或体征,阴道溃疡处活组织检查可确诊。
4.子宫内膜异位症 在阴道后穹隆形成结节病灶,呈暗红色小突起,质硬,常伴有痛经症状,活检可证实。
5.阴道转移性绒癌 本病特点由子宫绒癌转移而来,阴道结节呈紫蓝色,质脆,易出血,有葡萄胎,流产,分娩等病史,妊娠试验阳性,病理检查可确诊。
6.宫颈癌 多见于中年以上妇女,有不规则阴道出血,阴道排液伴恶臭症状,与阴道癌症状难区别,妇科检查发现病变在子宫颈,可呈溃疡,糜烂及肥大等。
并发症
晚期并发膀胱及肠瘘,放射性囊肿及直肠炎,膀胱炎,尿道狭窄,直肠狭窄或溃疡,放射性阴道坏死,溃疡或狭窄,阴道纤维化等。
治疗并发症:不管采用手术还是放射治疗,主要的并发症发生率是10%~15%,由于阴道癌与尿道,膀胱和直肠较近,其并发症较宫颈癌发生率高,主要的并发症是膀胱及肠瘘,放射性囊肿及直肠炎,膀胱炎,尿道狭窄,直肠狭窄或溃疡,放射性阴道坏死,溃疡或狭窄,阴道纤维化,治疗后应行扩张器扩张阴道和鼓励病人恢复规律的性生活并阴道局部给予雌激素使阴道保持良好的功能。
治疗
对于阴道癌的治疗方法包括:
1.放射治疗
部分早期以及大部分晚期阴道癌病人的治疗首选放射治疗,放射治疗包括腔内及体外照射二部分。腔内治疗主要针对阴道原发病灶,及临近浸润区,体外照射主要针对肿瘤、肿瘤周围浸润区及淋巴引流区。腔内照射:阴道上段肿瘤可以按宫颈癌给予腔内放疗。其他原发灶可用阴道柱状容器(塞子),外生型肿瘤可给予组织间插植照射。阴道中下段的肿瘤或全阴道病变可采用阴道塞子或组织间插植照射。
2.手术治疗
早期患者可选择手术。阴道原位癌可行局部切除,部分阴道或全阴道切除,同时行阴道成形术。阴道上段肿瘤浸润不深的早期患者,可行广泛子宫切除及部分阴道切除和盆腔淋巴结清扫术,阴道切缘应在癌缘下2~3厘米。阴道下段早期病变,可行阴道及外阴切除和腹股沟淋巴结清扫术。阴道中段肿瘤,手术比较困难,应根据病灶范围及淋巴结转移部位除行全子宫全阴道切除术外,选择做腹股沟淋巴结或盆腔淋巴结切除。
3.化疗
单纯化疗疗效不佳,常用药物有顺铂(PDD)、平阳霉素(BLM)、丝裂霉素(MMC)、5-氟尿嘧啶(5-FU)、异环磷酰胺(IFO)、紫杉醇(PTX)等。联合化疗方案有:PVB、PIB、TP、PDD+MMC、PDD+5FU+CTX等。除静脉途径全身给药外,介入化疗也应用于临床。
家庭护理
(1)长期卧床病人最常见的并发症为褥疮形成,局部长久受压之处可用气垫或棉垫,并经常局部按摩,保持皮肤清洁干燥,局部红肿溃破者,可用些药水外涂,每日用双料喉风散喷于患处,避免感染,勤换敷料。患者应多翻身,家属也应经常轻拍患者背部,减少坠积性肺炎的发生。癌症患者卧床日久,还易导致肌肉废用性萎缩,病人应适当活动肢体,家属应尽量为病人按摩肌肉丰隆处及经脉循行处。长期卧床还导致病人腹胀、便秘,家属可按顺时针方向为患者进行腹部按摩,以利肠蠕动增快,缓解症状。
(2)晚期阴道癌病人发热甚多,如为炎症引起,则需积极行抗感染治疗。常见的则是癌性发热,每日定时发作,多在午后或傍晚开始,夜间消退。化疗药平阳霉素应用期间也可引起发热,其他引起发热的还有生物制剂。发热时,应嘱病人多饮温开水,或淡盐水,或桔汁之类含维生素C、钾的饮料。发热较高者,可用温开水或50%酒精擦浴,也可针刺曲池、合谷、大椎等穴位。还可用消炎痛栓半粒塞肛,最好在发热前大约半小时至1小时用药,或与化疗药和生物制剂同时用药,以期阻止发热。
(3)阴道癌患者出现头痛、头晕,应警惕脑转移发生,尤其当出现恶心、喷射状呕吐、语言不利、流涎、口眼歪斜、目光呆滞、神志异常、偏瘫、小便失禁时,应急送医院处理。可服中成药安宫牛黄丸、至宝丹之类。密切注意病人神志、脉搏、呼吸、瞳孔等变化,头痛剧烈者,应加用镇痛剂。
(4)病人大出血属于急危症,应送医院抢救。家属护理时要先嘱病人安静、闭目静休。如为吐血,应让患者平卧或头部稍低,头偏向侧,以免血液逆流于气管发生窒息,有条件者给予患者吸氧。
(5)阴道癌病人遭受疼痛的折磨,做好癌症患者疼痛的护理,克服对疼痛的恐惧心理是减轻痛苦,提高生存质量的最现实问题。按规定用药时,应鼓励病人放松大脑,解除对癌痛的畏惧心理,多做其他娱乐活动,以分散精力,还可做锻炼,以“静”制痛。对特别晚期癌症剧痛病人的麻醉镇痛药使用不应有太多的顾虑,因为怕药物成瘾而减少或停止使用只会导致痛苦的延续和加重病情。
(6)阴道癌患者由于体质虚弱、抵抗力下降,易并发皮肤感染,常见的如带状疱疹,俗称“缠腰龙”,治疗时可口服板兰根冲剂,龙胆泻肝凡之类,护理时注意保持皮肤干净。

-
经阴道次全子宫切除术
2025-09-28 06:59:11 查看详情 -
阴道用乳杆菌活菌胶囊
2025-09-28 06:59:11 查看详情


 求购
求购






